Chaque jour en néonatologie, quelques secondes peuvent faire la différence entre la stabilité d’un prématuré et l’apparition d’un événement critique. Parmi ces menaces silencieuses, l’entérocolite nécrosante (NEC) reste l’une des plus redoutées. Cet article vous fournit des outils pratiques et fondés sur des preuves pour renforcer votre pratique quotidienne.
L’entérocolite nécrosante (NEC) est une maladie gastro-intestinale grave qui touche les prématurés. Sa progression rapide, son taux de mortalité élevé et le risque de complications digestives à long terme en font une préoccupation majeure en néonatologie. Sa prise en charge et sa prévention nécessitent une stratégie multidisciplinaire combinant une hygiène stricte, des protocoles d’alimentation rigoureux, un diagnostic précoce et une vigilance constante.
Les recommandations présentées dans cet article sont basées sur une analyse de la littérature récente, une méta-analyse et des revues systématiques portant sur plusieurs milliers de prématurés. Les données proviennent de plus de 50 essais cliniques randomisés, de lignes directrices publiées dans Pediatric Neonatology (2024) et d’études clés sur l’alimentation, les probiotiques, l’hygiène et les dispositifs d’alimentation entérale. Cela contribue à établir les éléments essentiels à connaître sur la prise en charge de l’ECN.
Hygiène des mains1
L’hygiène des mains joue un rôle fondamental dans la prévention des infections dans les unités de soins intensifs néonatals (USIN). Le strict respect des protocoles établis est essentiel pour limiter la transmission des agents pathogènes pouvant contribuer au développement de la NEC.
- Un lavage minutieux des mains à l’eau et au savon, ou l’utilisation d’un désinfectant pour les mains à base d’alcool, doit être effectué avant et après la manipulation des nouveau-nés ou du matériel d’alimentation entérale.
- L’utilisation de techniques aseptiques strictes lors de la préparation et de l’administration de la nutrition entérale est cruciale pour minimiser le risque de contamination microbienne.
Plusieurs études ont confirmé que l’amélioration du respect des règles d’hygiène des mains dans les USIN réduit considérablement l’incidence de l’ECN et d’autres infections néonatales.
Pratiques d’alimentation entérale
Les stratégies d’alimentation jouent un rôle essentiel dans la prévention de l’ECN. Des protocoles d’alimentation appropriés peuvent contribuer à favoriser la maturation intestinale et à réduire le risque d’inflammation intestinale.
Protocole d’alimentation standardisé
- Commencer par une nutrition entérale minimale (NEM), également appelée alimentation trophique, pour aider à stimuler le développement de l’intestin immature.
- Augmentez progressivement les volumes d’alimentation selon des protocoles standardisés afin de prévenir l’ischémie intestinale et l’inflammation de l’intestin.
- Évitez les formules hyperosmolaires, qui peuvent contribuer à des lésions de la muqueuse(2).
- Évitez les médicaments antiacides qui peuvent altérer le microbiome(3).
Le lait maternel comme source nutritionnelle privilégiée4
Le lait maternel fournit des composants bioactifs essentiels qui soutiennent l’intégrité intestinale et la fonction immunitaire. Comparé à l’alimentation lactée artificielle, l’allaitement exclusivement au lait humain est associé à une incidence plus faible de NEC.
- Le lait maternel contient des immunoglobulines, de la lactoferrine et des facteurs anti-inflammatoires qui protègent l’intestin du nouveau-né.
- L’enrichissement avec des fortifiants à base de lait humain est recommandé pour les prématurés qui nécessitent un apport nutritionnel supplémentaire tout en minimisant le risque de NEC.
- Le lait maternel provenant de donneuses est une alternative viable lorsque le lait maternel n’est pas disponible, car il conserve de nombreuses propriétés protectrices.
Administration de probiotiques5
Des études précliniques ont montré que la supplémentation en probiotiques réduisait le risque de NEC de près de 50 %. Des revues systématiques et une méta-analyse de plus de 50 essais contrôlés randomisés (ECR) portant sur plus de 10 000 prématurés ont montré que les probiotiques réduisaient l’incidence de NEC. Les probiotiques peuvent contribuer à renforcer la barrière intestinale, à réduire l’inflammation et à inhiber la croissance des agents pathogènes. Cependant, les ECR présentent une hétérogénéité en ce qui concerne le type de probiotiques utilisés et l’âge gestationnel ou le poids à la naissance des nourrissons inclus, ce qui peut compliquer l’interprétation des résultats.

Gestion des antibiotiques6
Des recherches récentes ont montré que l’utilisation prolongée d’antibiotiques prophylactiques par voie orale (plus de 5 jours) pour prévenir la NEC peut être contre-productive et augmenter le risque de NEC. Bien que certaines études plus anciennes suggèrent les avantages potentiels de l’utilisation d’antibiotiques pour prévenir la NEC, des inquiétudes ont été soulevées concernant la résistance aux antibiotiques et le déséquilibre microbiote intestinal. Ainsi les recommandations tendent à limiter l’utilisation d’antibiotiques chez les prématurés, en particulier lorsqu’aucune infection n’est confirmée.
Nettoyage de la sonde d’alimentation entérale
Le système d’alimentation entérale ENFitTM, bien que conçu pour améliorer la sécurité en empêchant les erreurs de connexion, présente un défi particulier dans les unités de soins intensifs néonatals (USIN) en raison du risque de contamination microbienne. Cette contamination peut augmenter considérablement le risque de NEC chez les prématurés.
En effet, la conception complexe des connecteurs ENFitTM retient le liquide dans le creux (moat), ce qui nécessite un nettoyage méticuleux pour prévenir la colonisation bactérienne. C’est pourquoi un protocole de nettoyage des sondes d’alimentation ENFitTM doit être mis en œuvre et appliqué au moins une fois par jour ou dès que des résidus sont visibles. La directive GEDSA ci-dessous vise à fournir au personnel des USIN le protocole de nettoyage requis :
Procédure de nettoyage GEDSA7
- Préparation : Commencez par vous laver soigneusement les mains à l’eau et au savon afin d’éviter toute contamination. Remplissez une seringue d’eau propre, qui sera utilisée pour rincer la sonde d’alimentation.
- Nettoyage de l’orifice de la sonde d’alimentation : rincez la brosse à l’eau du robinet. Utilisez la brosse pour boucher le trou central de l’orifice de la sonde d’alimentation et rincez vigoureusement le fossé avec de l’eau pour éliminer tout débris. Cette étape est cruciale pour déloger les particules qui auraient pu s’accumuler dans l’orifice.
- Nettoyage du bouchon : rincez le bouchon à l’eau du robinet. Insérez les poils de la brosse dans le bouchon de la sonde d’alimentation et faites tourner la brosse pour nettoyer l’intérieur en profondeur. Cela permet d’éliminer efficacement tout résidu présent dans le bouchon.
- Étapes finales : essuyez l’orifice et le capuchon du tube d’alimentation avec de la gaze pour éliminer toute humidité ou particule restante. Laissez tous les accessoires nettoyés et séchez les complètement à l’air libre avant de les réutiliser. Cette étape permet d’éviter la prolifération des bactéries et garantit que l’équipement est prêt pour la prochaine utilisation.
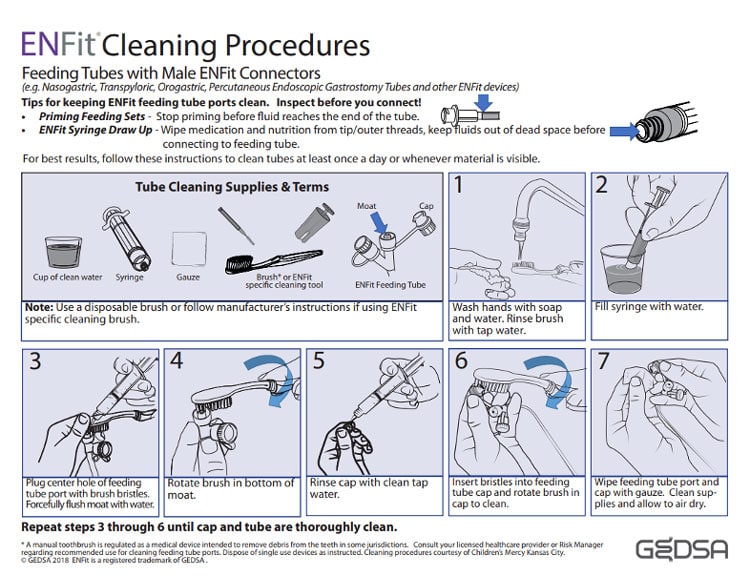
Malheureusement, des études ont montré que les protocoles de nettoyage ENFitTM ne sont pas efficaces et que des résidus bactériens restent piégés dans le connecteur des sondes d’alimentation ENFitTM. Par conséquent, l’utilisation de dispositifs médicaux spécialement conçus pour les prématurés, qui réduisent le risque de mauvais raccordement tout en minimisant la nécessité de se concentrer sur des protocoles de nettoyage complexes, est essentielle pour réduire les risques de contamination et optimiser la charge de travail du personnel soignant⁸.
Bibliography
- Best, C. (2008). Enteral tube feeding and infection control: how safe is our practice?. British Journal of Nursing, 17(16), 1036-1041.
- Entérocolite nécrosante – Pédiatrie – Édition professionnelle du Manuel MSD
- Colarelli A. & Al., Prevention Strategies and Management of Necrotizing Enterocolitis, Pediatric Neonatology, Volume 10, pages 126–146, (2024)
- Abrams, S.A., et al. (2014). Greater mortality and morbidity in extremely preterm infants fed a diet containing cow milk protein products. Breastfeeding Medicine, 9(6), 281-285.
- Colarelli, A. M., Barbian, M. E., & Denning, P. W. (2024). Prevention Strategies and Management of Necrotizing Enterocolitis. Current treatment options in pediatrics, 10(3), 126-146.
- Colarelli A. & Al., Prevention Strategies and Management of Necrotizing Enterocolitis, Pediatric Neonatology, Volume 10, pages 126–146, (2024)
- https://stayconnected.org/enfit-cleaning-procedures-all-tubes/
- Girgenti, C., & Hyde, J. (2024.). Understanding feeding tube risks associated with necrotizing enterocolitis.






