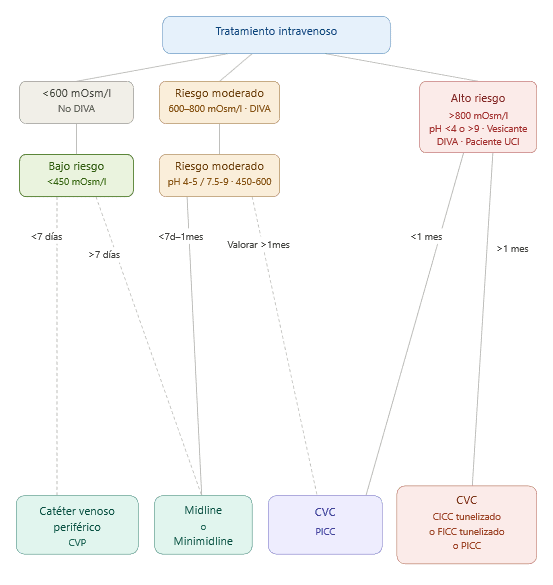
El manejo del capital venoso en pediatría requiere estrategias que integren selección del dispositivo, técnicas de inserción avanzadas y vigilancia continuada. La elevada prevalencia de pacientes con difícil acceso intravenoso (DIVA), debida a venas de pequeño calibre y variabilidad anatómica según edad y somatometría, obliga a anticipar la indicación del dispositivo óptimo para reducir intentos y demoras terapéuticas. La generalización de la ecografía como herramienta de elección para la punción y el seguimiento, junto con materiales más modernos y sistemas de fijación sin suturas, ha mejorado de forma sustancial la seguridad del acceso vascular pediátrico.
Abordaje inicial en urgencias y durante el ingreso
Cuando un paciente llega a urgencias o ingresa en planta, la elección del acceso vascular suele parecer un trámite rápido. Pero en realidad es el primer paso para asegurar una terapia segura, eficiente y sin complicaciones. Y ese éxito empieza con una buena evaluación.
Evaluación preprocedimiento
Antes de decidir qué dispositivo utilizar, conviene detenerse un momento y analizar tres aspectos clave:
- Probabilidad de DIVA mediante criterios operativos: Para ello, entran en juego factores como la visibilidad o palpabilidad de las venas, la edad o la prematuridad. Identificarlo a tiempo evita encadenar intentos fallidos y mejora directamente la experiencia del paciente.
- Duración prevista de la terapia intravenosa
- Compatibilidad de la infusión con vía periférica en términos de pH y osmolaridad.
Una pequeña guía mental para elegir el acceso adecuado
Para realizar una evaluación adecuada conviene plantearse algunas preguntas que funcionan como una hoja de ruta rápida:
- ¿Estamos ante un paciente DIVA?
- ¿Cuál es la duración estimada de la terapia: ¿menos de una semana, más de siete días o incluso meses?
- ¿Cuántas perfusiones simultáneas y extracciones serán necesarias?
- ¿Cuál es el pH y la osmolaridad de las soluciones que se van a administrar?
Responder a estas cuestiones permite aplicar una escalada racional en la elección del dispositivo. Y esa escalada suele seguir un camino claro: del catéter periférico corto, si la necesidad es corta y la terapia es compatible, hacia minimidlines o midlines, cuando el tratamiento es más prolongado o el paciente es de difícil canalización; y finalmente hacia accesos venosos centrales como PICC, CICC o FICC cuando la duración, características de la terapia o condiciones del paciente lo requieren.
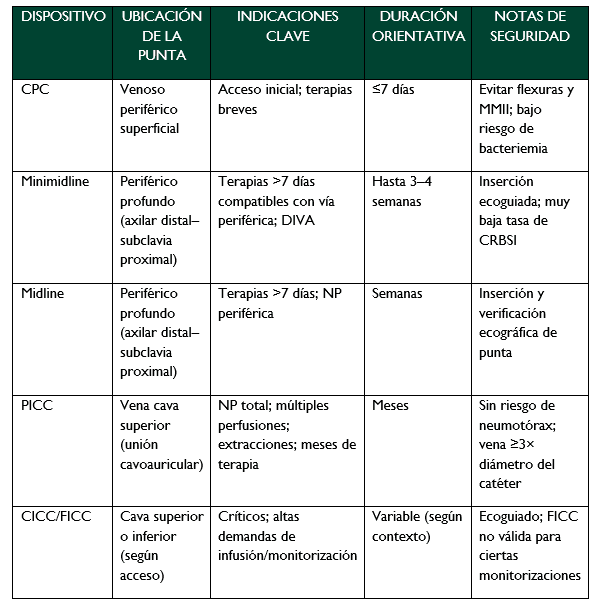
Cuadro 1. Resumen operativo de dispositivos e indicaciones
Selección del dispositivo: elegir bien para evitar complicaciones
Catéter periférico corto (CPC)
El CPC continúa siendo la opción más utilizada en el entorno de urgencias debido a su disponibilidad inmediata y a la rapidez en la inserción mediante visión directa o palpación. Se trata de cánulas de menos de 6 cm, diseñadas para terapias de corta duración (≤7 días) y con un riesgo relativamente bajo de bacteriemia asociada.
No obstante, su eficacia depende en gran medida del sitio anatómico elegido. Las inserciones en flexuras o en miembros inferiores incrementan la probabilidad de flebitis, infiltraciones y malfuncionamiento. Por ello, se recomienda priorizar el antebrazo, especialmente trayectos venosos menos tortuosos y con adecuada estabilidad.
Periférico largo (minimidline) y línea media (midline)
Los minimidlines y midlines representan una alternativa adecuada cuando el tratamiento requiere una permanencia más prolongada o cuando la canalización periférica convencional resulta dificultosa. Su inserción es preferentemente ecoguiada en venas profundas del antebrazo o región braquial, manteniendo siempre la punta en territorio venoso periférico profundo, entre la axilar distal y la subclavia proximal.
Estos dispositivos son apropiados para terapias de más de 7 días, siempre que las soluciones sean compatibles con vía periférica (pH 5–9; osmolaridad 600–800 mOsm/L). También son útiles en situaciones específicas como la administración de nutrición parenteral periférica, pacientes DIVA después de 2–3 intentos fallidos con CPC, transición a cuidados domiciliarios o fases de baja complejidad clínica.
Su durabilidad puede alcanzar varias semanas (en el caso de los minimidlines, hasta 3–4 semanas), siempre que no aparezcan complicaciones. En población pediátrica, además, ofrecen la ventaja de permitir extracciones sanguíneas con menor número de punciones.
Accesos venosos centrales: PICC, CICC y FICC
Los accesos centrales se reservan para situaciones en las que la terapia, las necesidades clínicas o las características del paciente superan las posibilidades de la vía periférica. Las indicaciones incluyen:
- Pacientes críticos que requieren inotrópicos o múltiples perfusiones simultáneas
- Necesidad de monitorización hemodinámica
- Administración de nutrición parenteral con osmolaridad >800 mOsm/L o soluciones con pH extremo (<4 o >9)
- Extracciones sanguíneas repetidas
- Fracaso de alternativas periféricas
El PICC de poliuretano avanzado ofrece ventajas significativas: permite permanencias de meses, facilita la obtención de muestras sanguíneas y es adecuado para nutrición parenteral total, además de no asociarse al riesgo de neumotórax.
Los CICC y FICC continúan siendo alternativas válidas cuando el acceso en el territorio cervicotorácico es clínicamente favorable o necesario. En escenarios de tratamiento prolongado o cuando se busca minimizar el riesgo de infección, se recomienda la tunelización, que contribuye a reducir la incidencia de complicaciones relacionadas con la inserción y el mantenimiento.
Guía completa sobre acceso vascular en pediatría: algoritmos, ecografía, técnicas y mantenimiento de catéteres para un manejo eficaz y sin complicaciones.

Inserción: técnica estandarizada y ecografía
La inserción de cualquier dispositivo de acceso venoso debe seguir una técnica estandarizada que garantice seguridad, asepsia y estabilidad. La antisepsia es un componente crítico del procedimiento: se recomienda clorhexidina al 2% en alcohol isopropílico al 70%, aplicada con 30 segundos de fricción seguidos de 30 segundos de secado. En dispositivos como minimidline, midline y accesos venosos centrales, son necesarias barreras máximas. Para el catéter periférico corto, la técnica ANTT con guantes no estériles es aceptable.
La comodidad del paciente también debe considerarse. La analgesia local o la sedación, cuando está indicada, mejora la tolerancia al procedimiento. En lactantes, intervenciones no farmacológicas como la lactancia materna o la sacarosa oral son medidas coadyuvantes eficaces.
La estabilización del dispositivo es un componente esencial del éxito del acceso vascular. El uso de cianoacrilato en el punto de inserción, junto con sistemas de fijación sin sutura y apósitos transparentes de alta permeabilidad (alto MVTR), constituye la estrategia recomendada para reducir desplazamientos, sangrado y complicaciones asociadas.
FIJACIÓN IDEAL: CIANOACRILATO + SISTEMA ADHESIVO LIBRE DE SUTURAS O ANCLAJE SUBCUTÁNEO + MEMBRANA ESTÉRIL TRANSPARENTE SEMIPERMEABLE
Catéter Periférico Corto
En el CPC, la inserción a la vista es la técnica estándar, aunque puede beneficiarse del uso de tecnologías de apoyo. En neonatos, la transiluminación o NIR facilita la identificación del trayecto venoso; en pacientes DIVA, el uso de ecografía mejora la tasa de éxito al primer intento.
Una vez colocado, se recomienda conectar el catéter a una alargadera con conector libre de aguja y cubrir con apósito transparente, optimizando tanto la estabilidad como el control visual de la zona.
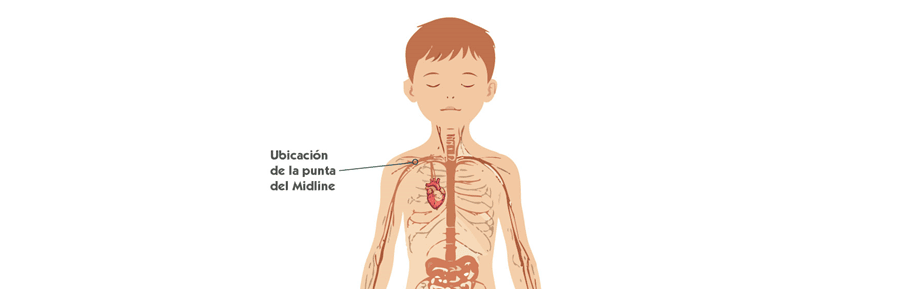
Minimidline y midline ecoguiados
La inserción de minimidlines y midlines debe realizarse, se escogerá la Técnica Seldinger o Microseldinger según las características del paciente y bajo guía ecográfica continua. Las venas cefálica y basílica del antebrazo o la región braquial suelen ser las más adecuadas, siempre que permitan un trayecto recto y sin compresiones.
Al finalizar la inserción, es imprescindible verificar ecográficamente la localización de la punta, asegurando que permanece en un territorio claramente periférico y no ha migrado a nivel central. Tras el sellado con suero fisiológico, se recomienda aplicar cianoacrilato, un sistema de fijación sin sutura y un apósito transparente.
LOCALIZACIÓN PUNTA MIDLINE: V. AXILAR O CEFÁLICA EN REGIÓN TORÁCICA PREVIO A UNIÓN DE AMBAS PARA FORMAR LA V. SUBCLAVIA O EN V. SUBCLAVIA EN TRAYECTO RECTILINEO
PICC, CICC y FICC: mapeo vascular y localización de la punta
En accesos venosos centrales, la inserción debe comenzar con un mapeo ecográfico estandarizado (RaPeVa, RaCeVA o RaFeVA), que permite seleccionar una vena adecuada en términos de profundidad, compresibilidad y calibre. Se recomienda escoger un vaso en el que el dispositivo no ocupe más del 33% de la luz, minimizando el riesgo de trombosis.
En el caso del PICC, la navegación ecoguiada de la punta, junto con maniobras como la abducción del brazo a 90° y la rotación cefálica, reduce el ascenso accidental hacia la vena yugular. La localización final de la punta debe confirmarse preferentemente mediante métodos libres de radiación: ecografía, ecocardiografía, test de burbujas con suero fisiológico o ECG intracavitario si está disponible.
La estabilización debe realizarse mediante sistemas sin sutura, ya sean adhesivos o de anclaje subcutáneo, complementados con cianoacrilato y apósito transparente.
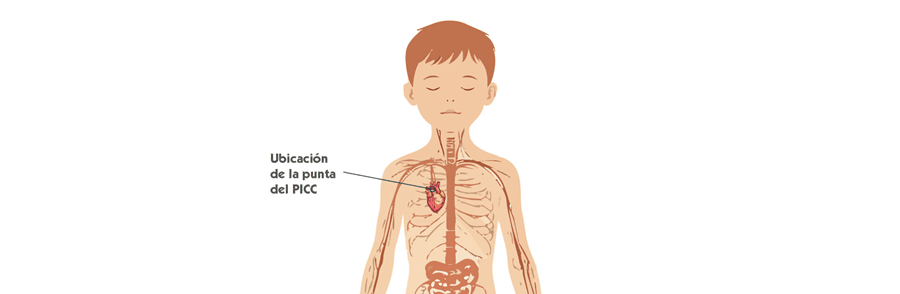
LOCALIZACIÓN PUNTA PICC Y CICC: VENA CAVA SUPERIOR 1/3 DISTAL, UNIÓN CAVO ATRIAL O AURÍCULA DERECHA (SOLO PARA MONITORIZACIÓN)
LOCALIZACIÓN PUNTA FICC: VENA CAVA INFERIOR POR ENCIMA DE VENAS RENALES
Mantenimiento y prevención de complicaciones
El mantenimiento adecuado del dispositivo de acceso vascular es determinante para reducir complicaciones infecciosas, mecánicas y funcionales. La observación sistemática, la minimización de manipulaciones y el uso de dispositivos seguros son los pilares fundamentales de una gestión eficaz.
La inspección regular del punto de inserción y del trayecto externo debe formar parte de la práctica diaria. Cada manipulación supone un riesgo añadido; por ello, es esencial limitar conexiones y desconexiones al mínimo necesario. Se recomienda emplear conectores libres de aguja de presión neutra, con bajo espacio muerto y conexión Luer-lock, lo que reduce la posibilidad de contaminación y mejora la estabilidad del sistema.
En situaciones de transfusión de concentrados de hematíes o cuando se requieren flujos elevados, es preferible evitar conectores sin aguja para garantizar el rendimiento del sistema. La desinfección de puertos puede realizarse mediante fricción activa con clorhexidina alcohólica durante 5–15 segundos, o mediante sistemas de desinfección pasiva como tapones impregnados. El conector debe recambiarse junto con el sistema de infusión y también después de hemoterapia, contaminación o deterioro visible.
La reducción de dispositivos accesorios —como rampas múltiples, filtros no esenciales o alargaderas adicionales— disminuye el riesgo de contaminación, el número de conexiones y las desconexiones accidentales.
Frecuencia de recambio de sistemas de infusión
La periodicidad del cambio depende del tipo de solución administrada:
- Nutrición parenteral: cada 24 horas o con cada bolsa.
- Sangre y hemoderivados: al finalizar cada unidad.
- Propofol: cada 6–12 horas o con cada envase.
- Emulsiones lipídicas: cada 12 horas.
- Infusiones continuas estándar: entre 72 y 96 horas (máximo 96 h).
Permeabilidad y técnica de lavado
Antes de administrar soluciones irritantes o vesicantes, es imprescindible confirmar reflujo hemático y realizar una infusión previa de SSF con técnica pulsátil (push–stop). El uso de jeringas precargadas monodosis es preferible para estandarizar el proceso y reducir riesgos de contaminación.
Tras cada administración, debe realizarse un lavado con suero fisiológico con un volumen equivalente a 1–2 veces el espacio muerto del catéter. En situaciones de mayor riesgo de depósito —como hemoderivados, lípidos, contrastes o extracciones sanguíneas— se recomienda reforzar el lavado a 3–4 veces el espacio muerto.

Antes de administrar soluciones irritantes o vesicantes, es imprescindible confirmar reflujo hemático y realizar una infusión previa de SSF con técnica pulsátil (push–stop). El uso de jeringas precargadas monodosis es preferible para estandarizar el proceso y reducir riesgos de contaminación.
Tras cada administración, debe realizarse un lavado con suero fisiológico con un volumen equivalente a 1–2 veces el espacio muerto del catéter. En situaciones de mayor riesgo de depósito —como hemoderivados, lípidos, contrastes o extracciones sanguíneas— se recomienda reforzar el lavado a 3–4 veces el espacio muerto.
Vigilancia ecográfica de seguimiento
La ecografía se ha consolidado como una herramienta esencial en la vigilancia de los dispositivos de acceso venoso (DAV), permitiendo detectar cambios y complicaciones de forma precoz. Su uso rutinario facilita intervenciones tempranas y reduce de manera significativa la morbilidad asociada al acceso vascular.
El seguimiento ecográfico permite:
- Confirmar la localización de la punta, especialmente para descartar malposiciones secundarias que pueden producirse por tracción, desplazamientos posturales o aumento de presión intratorácica.
- Evaluar el estado del árbol venoso, identificando signos iniciales de trombosis, flebitis o alteraciones en la relación catéter–luz venosa.
- Revisar el trayecto subcutáneo, detectando hematomas, colecciones, desplazamientos del dispositivo o pérdidas de integridad del sistema de fijación, incluido el anclaje subcutáneo cuando esté presente.
Para estandarizar esta práctica, se recomienda la aplicación de los protocolos ECHOTIP PED y NEO ECHOTIP, diseñados específicamente para la población pediátrica y neonatal. Estos protocolos estructuran la evaluación ecográfica, facilitan la toma de decisiones y aseguran que ninguna zona crítica quede sin revisar.
La vigilancia ecográfica debe realizarse de forma sistemática y rutinaria, tanto en pacientes hospitalizados como en aquellos que mantienen el catéter en domicilio, manteniéndose hasta la retirada definitiva del dispositivo.
Organización asistencial y formación del equipo
Una atención eficaz en acceso vascular pediátrico requiere una estructura organizativa clara y equipos clínicos con competencias avanzadas. Los pacientes candidatos a dispositivos de mayor complejidad —como midlines, PICC o accesos centrales— deben ser valorados por profesionales con experiencia específica en acceso vascular pediátrico, incluyendo:
- Ecografía diagnóstica y de procedimiento
- Selección y planificación del dispositivo
- Valoración de sedación y analgesia
- Obtención del consentimiento informado
- Coordinación del postprocedimiento y retorno a su unidad de origen
Este abordaje centralizado permite una evaluación precisa, optimiza la elección del dispositivo y garantiza que las condiciones clínicas del niño sean las adecuadas para la inserción. Tras el procedimiento y el periodo de recuperación, el paciente regresa a su unidad para continuar con el plan terapéutico habitual.
La formación estructurada del equipo es un elemento imprescindible para asegurar la calidad y seguridad del procedimiento.
Protocolo seguro de acceso vascular pediátrico para mejorar la atención clínica y reducir complicaciones en el pinchazo de reservorios.

Retirada del dispositivo
La retirada del dispositivo debe realizarse cuando desaparece la indicación clínica, cuando existe disfunción persistente pese a maniobras correctivas adecuadas, o ante la aparición de complicaciones que contraindican su permanencia (infección del sitio de salida, sospecha de CLABSI, trombosis significativa refractaria a tratamiento, extravasación de vesicantes o malposición). Asimismo, la retirada debe considerarse cuando se dispone de una alternativa terapéutica más segura o menos invasiva, como el cambio a vía oral o la transición a un dispositivo más adecuado según la evolución clínica.
En el contexto de terapias domiciliarias con midline, el momento de retirada debe definirse desde el inicio del tratamiento, integrándose en el plan asistencial y evitando prolongaciones innecesarias del dispositivo.
Alta y continuidad asistencial
En los tratamientos domiciliarios que requieren un midline, es fundamental garantizar una transición segura mediante un plan escrito de cuidados que incluya la frecuencia recomendada de cambio de apósitos, el protocolo correcto de lavado y los signos de alarma que deben motivar consulta inmediata. Este plan debe complementarse con un canal de contacto accesible para incidencias, así como con citas programadas de revisión.
La planificación estructurada disminuye de manera significativa las visitas no programadas y los reingresos por complicaciones prevenibles, favoreciendo una atención domiciliaria más eficiente y segura.
Los equipos de acceso vascular de adultos afrontan desafíos únicos en pediatría: sedación, material adecuado, manejo familiar y mantenimiento seguro. Conoce las claves para un abordaje óptimo.
Indicadores de calidad y monitorización de resultados
La implantación de un programa de acceso vascular pediátrico debe sustentarse en indicadores cuantificables que permitan la mejora continua. Entre las métricas básicas se incluyen: (a) tasa de éxito al primer intento por tipo de dispositivo y operador; (b) densidad de incidencia de bacteriemia relacionada con catéter (CRBSI) por 1000 días-catéter, diferenciando periféricos, líneas medias y centrales; (c) incidencia de trombosis relacionada con catéter; (d) tasa de extravasaciones y flebitis; (e) ratio de manipulaciones por día y cumplimiento de desinfección de puertos; (f) cumplimiento de recambio de sistemas en los intervalos definidos; (g) porcentaje de dispositivos con permanencia innecesaria. La revisión periódica de estos indicadores, junto con auditorías de técnica aséptica y de posicionamiento de la punta, permite retroalimentar la formación y ajustar recursos.
Conclusiones
La excelencia en el acceso vascular pediátrico se basa en una secuencia asistencial integrada, donde cada etapa contribuye a la seguridad y eficacia del tratamiento. Esta secuencia incluye:
- Una selección adecuada del dispositivo, basada en la duración prevista de la terapia y la compatibilidad de las soluciones.
- Inserción ecoguiada con técnica estandarizada, antisepsia rigurosa y localización de la punta preferentemente sin radiación.
- Una fijación óptima mediante sistemas sin sutura, cianoacrilato y apósitos transparentes.
- Estrategias de mantenimiento centradas en la mínima manipulación, la desinfección sistemática de accesos y el lavado pulsátil según el espacio muerto del dispositivo.
- Vigilancia ecográfica longitudinal para detectar precozmente malposiciones, trombosis o complicaciones del trayecto.
- Retirada oportuna cuando cesa la indicación o aparecen complicaciones.
La formación continua del equipo y la estandarización de los procesos reducen intentos fallidos, infecciones y complicaciones mecánicas en todo el recorrido asistencial, mejorando la experiencia del paciente y la eficiencia clínica.




0 comentarios