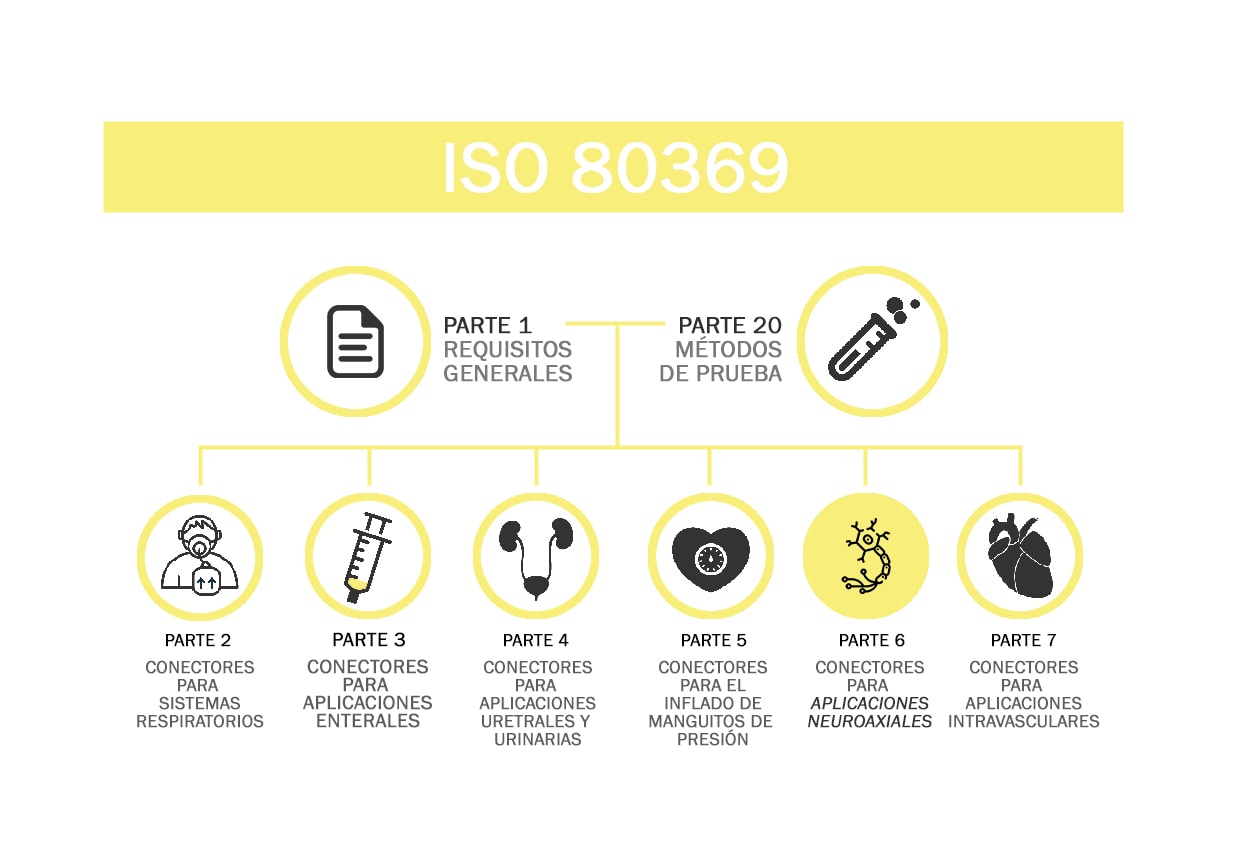
Cuando pensamos en una habitación de hospital es inevitable imaginar la cama con el paciente con muchos tubos y conexiones a través de las cuales se les administra alimentación, medicamentos, suero, etc. Estos dispositivos de entrega tan habituales en los hospitales son esenciales y salvan vidas todos los días. Sin embargo, un error menor en sus conectores puede tener consecuencias devastadoras. La norma ISO 80369 nace con el objetivo de dar seguridad y reducir el riesgo.
En el caso de las aplicaciones neuraxiales, históricamente ha habido errores de conexión debido a confusiones entre, por ejemplo, la vía intravenosa y la vía intratecal. Por ello, la nueva ISO 80369 cuenta con un apartado destinado a este tipo de aplicaciones. Scott Colburn, director del Programa de Estándares del Centro para Dispositivos y Salud Radiológica (CDRH) de la FDA, explicaba que:
“La Parte 6 [de la norma ISO 80369] especifica los requisitos para los conectores utilizados en aplicaciones neuroaxiales destinadas a administrar medicamentos en sitios neuroaxiales, infiltración de heridas, administración de anestesia, otros procedimientos de anestesia regional y para monitorear o extraer líquido cefalorraquídeo con fines terapéuticos o de diagnóstico. El uso del estándar reducirá así el riesgo de que se administre el producto incorrecto, lo que podría salvar vidas”.
Los riesgos de un error de conexión en aplicaciones neuraxiales
El conector estándar de pequeño diámetro en el campo de los dispositivos médicos ha sido, durante muchos años, el conector Luer, que siempre se ha mostrado efectivo y fiable. Precisamente por ese motivo, se ha utilizado en diferentes aplicaciones de dispositivos, tales como vascular, enteral, respiratorio, epidural e intratecal.
Por este motivo, los dispositivos que no se habían diseñado para poder estar conectados entre sí, en algunas circunstancias, permiten la administración de líquidos y gases por la vía equivocada.
Las consecuencias que puede tener un error de conexión entre dos tubos que se utilizan para suministrar diferentes líquidos pueden ser fatales, provocando daños neurológicos severos y permanentes o incluso la muerte. Para que se entienda el alcance de estos posibles errores de conexión, mostramos algunas de las infiltraciones que, hasta ahora, se han realizado utilizando los mismos conectores:
- Inyecciones intravenosas de vincristina para detener el desarrollo de células en el cáncer
- Inyecciones intratecales de antibióticos, analgésicos, anestésicos, fármacos quimioterapéuticos como el metotrexato, para leucemia y tumores cerebrales…
- Inyecciones intravenosas e intratecales realizadas simultáneamente
- Medicamento intravenoso inyectado por vía intratecal
De hecho, en 2007 la OMS ya avisaba de estos riesgos:
«Las instituciones individuales, los organismos profesionales y los responsables de la formulación de políticas nacionales e internacionales deben tratar de investigar, desarrollar y promover la separación de los sistemas de administración intravenosa y raquídea. El estándar es crear un diseño único de ‘bloqueo y llave’ de agujas, jeringas, catéteres, tubos y bolsas para que los medicamentos destinados a la administración intravenosa no puedan administrarse por la vía espinal y viceversa».
Pero tuvieron que sucederse algunos errores con consecuencias fatales para despertar los primeros movimientos y demandas de conexiones seguras en el mundo sanitario. En 2009, la National Health Service británica (NHS) lanzaba la alerta de seguridad del paciente 2009 NPSA/2009/PSA004B:
«Ha habido casos fatales en los que se han administrado medicamentos intravenosos por vía espinal (intratecal) y medicamentos epidurales que se han administrado por vía intravenosa (venosa). También existe la posibilidad de que los medicamentos destinados a la anestesia regional se administren por vía intravenosa, con resultados fatales».
Poco tiempo después, en 2012, el British Medical Journal publicaba, tras la muerte de un adolescente por un error de conexión, que:
«La vincristina es sólo para administración intravenosa y la administración intratecal involuntaria puede causar neurotoxicidad severa, la cual generalmente es fatal.»
Tras varios errores trágicos y las recomendaciones de distintos organismos de relevancia internacional, la NHS propuso tres soluciones:
- Identificación visual (color y etiqueta).
- Administrar la vincristina en un volumen diluido a través de una minibolsita.
- Crear un conector para cada aplicación.
Qué supondrá la norma ISO 80369-6 en la anestesia regional
El desarrollo de mejores conexiones de pequeño calibre ha sido una demanda para mejorar la seguridad en la atención médica desde hace al menos dos décadas. Ahora que se han desarrollado nuevos estándares para la anestesia neuraxial y regional mayor y que las empresas manufactureras están rediseñando sus productos, es evidente que en poco tiempo los hospitales adoptarán la nueva normativa y, por ello, los profesionales sanitarios deben familiarizarse con los cambios que llegan. Pero… ¿cuáles son estos cambios?
Implicaciones de la norma ISO 80369-6:
- Las jeringas utilizadas para el acceso intravascular e hipodérmico dejarán de ser intercambiables con jeringas neuraxiales.
- Los servicios de farmacia que preparan medicamentos para uso intratecal y epidural (como la preparación aséptica de quimioterapia intratecal) también tendrán que asegurarse de que tienen existencias adecuadas de jeringas, tapones de jeringas, dispositivos de llenado, filtros y otros equipos necesarios para llenar y dispensar utilizando los nuevos conectores.
- Se reducirán las posibilidades de inyecciones e infusiones por la vía equivocada y el daño y la muerte asociados con estos incidentes.
Qué conectores y dispositivos se verán afectados por la norma ISO 80369-6:
- Los conectores para administrar medicamentos y tomar muestras del sistema nervioso central – incluyendo el canal intracraneal y espinal, como epidural e intratecal -, el bloqueo anestésico local del nervio periférico principal y la infiltración continua de la herida. Esto incluye la administración de anestésicos, la monitorización de la presión del líquido cefalorraquídeo (LCR) y la extracción del LCR con fines terapéuticos o diagnósticos.
- Los dispositivos neuraxiales y los dispositivos para anestesia regional mayor que actualmente utilizan conectores Luer incorporarán, en los próximos años, los conectores 80369-6.
En qué se diferenciarán los conectores de la ISO 80369-6 del sistema Luer

Los nuevos conectores para aplicaciones neuraxiales serán muy similares a los del tradicional sistema Luer, sin embargo, su tamaño será un 20% inferior al de un conector Luer y tendrán un diseño único, por lo que los errores de conexión se reducirán considerablemente.
Además, hay otra diferencia significativa que visualmente será muy evidente: los machos Slip tendrán un collar alrededor del conector.
En cuanto a la estandarización por color de la ISO 80369-6, los creadores de la norma no han considerado necesario definir un color para los conectores y dispositivos implicados. Sin embargo, existe una tendencia por parte de las casas comerciales a utilizar el color amarillo para indicar conexiones neuraxiales.
Dónde obtener más información sobre la ISO 80369-6
Los cambios que supondrá la nueva ISO 80369 han generado dudas e incertidumbre en toda la comunidad sanitaria, ya que esta serie de normas afecta, no solo a las conexiones neuraxiales, sino también a los sistemas respiratorios; a las aplicaciones enterales; a las aplicaciones uretrales y urinarias; a los conectores para el inflado de manguitos de presión; y a las aplicaciones intravasculares.
Por ello, GEDSA (la Global Enteral Device Supplier Association) ha puesto a disposición de toda la comunidad médica la plataforma StayConnected, una asociación sin ánimo de lucro cuyo objetivo es informar, evitar la incertidumbre, resolver dudas y promover la implementación de la ISO 80369-6 en todos los hospitales y sistemas sanitarios del planeta.
[accordion title=’Bibliografía’]
Bibliografía
- ISO/TC 210 Quality management and corresponding general aspects for medical devices (2016). ISO 80369-6:2016. Small bore connectors for liquids and gases in healthcare applications — Part 6: Connectors for neuraxial applications. Recuperado de https://www.iso.org/
- GEDSA. Stay Connected. Recuperado de http://stayconnected.org/
- Smetzer, J; Baker, C; Cohen, MR (2010). Shaping systems for better behavioral choices: lessons learned from a fatal medication error. Elservier, Abril; 36 (4): 152-63.
- Firouzeh Veisi, MD; Babak Salimi, MD; Gholamreza Mohseni, MD; Parisa Golfam, MD; Azam Kolyaei, BS (2010). Accidental Intrathecal Injection of Tranexamic Acid in Cesarean Section: A Fatal Medication Error. Vol. 25 (1); 84-122.
- Naden, C (2016). Nuevas normas establecidas para mejorar la seguridad de las conexiones de dispositivos médicos en entornos clínicos. Recuperado de https://www.iso.org/
- Naden, C (2016). Reducir el riesgo en la administración intravenosa es el objetivo de una nueva norma. Recuperado de http://www.copant.org
- Harrington, Brian E. (2017). What Is ISO 80369-6:2016? American Society of Regional Anaesthesia and Pain Medicine, ASRA. Recuperado de https://www.asra.com/
[/accordion]
[infobox title=’Artículos relacionados’]
- CLAVES PARA REALIZAR UN BUEN BLOQUEO INTERESCALÉNICO DEL PLEXO BRAQUIAL
- GUÍAS PARA LA ANESTESIA REGIONAL EN TIEMPOS DE COVID-19 SEGÚN ESRA Y ASRA
- VENTAJAS Y DESVENTAJAS DE LOS DISTINTOS TIPOS DE ANESTESIA REGIONAL
- ¿QUÉ ES LA ISO 80369-6 Y EN QUÉ AFECTA A LA ANESTESIA REGIONAL?
- EL FUTURO DE LA ANESTESIA LOCORREGIONAL. TÉCNICAS GUIADAS: ECOGRAFIA VS NEUROESTIMULACIÓN
- EL FUTURO DE LA ANESTESIA LOCORREGIONAL II. ABORDAJE INTEGRAL DEL DOLOR CRÓNICO
- EL FUTURO DE LA ANESTESIA REGIONAL III. LA NORMA ISO 80369-6 O NRFIT Y SUS IMPLICACIONES
- COMPARATIVA ENTRE LAS AGUJAS ESPINALES MÁS UTILIZADAS: CAPACIDAD DE DEFORMAR Y RESISTIR LA DEFORMACIÓN
- EL DOCTOR REINALDO SOBRE LA ISO 80369-6: “ESTOS MECANISMOS BARRERA LIMITARÁN EL ERROR HUMANO”
- NRFIT CASO 0: UNA SERIE DE CATASTRÓFICAS DESDICHAS QUE NO SE REPETIRÁ
- ENTREVISTA AL DR. CARLOS SALAZAR SOBRE CONTROL DEL DOLOR POSTOPERATORIO EN CIRUGÍA DE MAMA
- HABLAMOS CON LA DRA. ALMUDENA FERNÁNDEZ-BRAVO SOBRE EL TRATAMIENTO INTEGRAL DE LOS PACIENTES CON DOLOR
- ENTREVISTAMOS AL DR. CARLOS TORNERO TORNERO, VICEPRESIDENTE SECCIÓN ANESTESIA REGIONAL SEDAR
[/infobox]
¿Te interesa este tema?
Si quieres saber más sobre la norma ISO 80369, rellena el formulario con tus datos y dudas e intentaremos ayudarte a resolverlas. Tranquil@, esto NO es una lista de SPAM. SOLO utilizaremos tus datos para responder a las preguntas que nos hagas.






0 comentarios
Trackbacks/Pingbacks