¿Sabías que el shock es una de las principales causas de mortalidad en las unidades de pacientes críticos?
¿Que 1 de cada 3 pacientes que ingresan en UCI sufre al menos un episodio durante su estancia?
¿O que aquellos que presentan shock tienen casi un 40% de riesgo de muerte?
Podemos definir el shock como la incapacidad para proporcionar una perfusión suficiente de sangre oxigenada y sustratos a los tejidos, de forma que se satisfagan las demandas metabólicas del organismo. Identificarlo rápidamente es fundamental para poder iniciar un tratamiento efectivo y agresivo. Sin embargo, para aplicar el tratamiento adecuado, debemos conocer los mecanismos fisiológicos subyacentes, ya que no todos los shocks son iguales.
En este artículo, el Dr. Sergi Tormo nos explica los diferentes tipos de shock y qué debemos conocer acerca de cada uno de ellos.
¿Todos los problemas en la transmisión de O2 a tejidos implica shock?
Comúnmente, el shock se define como un estado de hipoxia celular debido bien a una disminución del transporte de oxígeno, a un aumento de su consumo, a un uso inadecuado del mismo o a una combinación de estos procesos. No obstante, esta definición puede resultar insuficiente en algunas ocasiones. ¿Por qué?
Porque cualquier problema en el aporte de oxígeno a los tejidos va a suponer una situación de hipoxia tisular, pero no siempre implica un shock como tal. Si, por ejemplo, hablamos de una hipoxia respiratoria, estaremos ante una insuficiencia respiratoria que no se categoriza como shock. En otras palabras, hablaremos de shock cuando exista un problema hemodinámico.
Dicho de una forma sencilla, el sistema circulatorio puede fallar por tres grandes mecanismos: puede fallar la bomba, puede fallar el contenido o puede fallar el continente.
- Hablamos de un fallo de la bomba cuando el corazón no es capaz de impulsar la sangre de forma adecuada.
- Hablamos de un fallo del contenido cuando no hay volumen circulante suficiente para mantener una perfusión eficaz.
- Y hablamos de un fallo del continente cuando el árbol vascular pierde el tono y la capacidad de distribuir correctamente el flujo sanguíneo.
A partir de estos mecanismos, podemos entender los cuatro grandes tipos de shock que vemos en la práctica clínica.
Monitorización hemodinámica en el shock hemorrágico
Tipología del shockEn una clasificación más amplia de los tipos de shock, podemos hablar de:
En una clasificación más amplia de los tipos de shock, podemos hablar de:
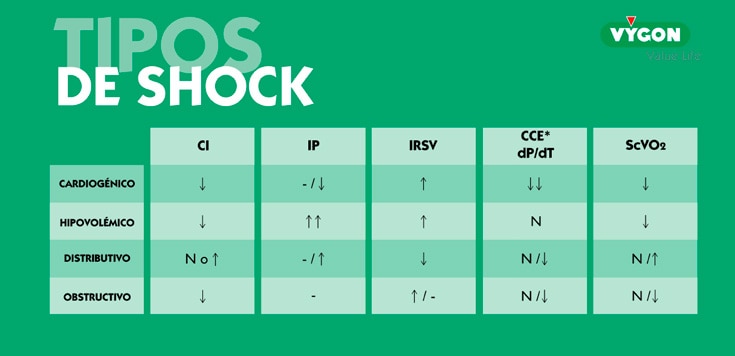
- Shock distributivo: se trata de la variedad más frecuente en la actualidad y su máximo exponente es el shock séptico, debido a una infección. Otros shocks distributivos son el shock anafiláctico, debido a alérgenos, y el shock neurogénico, en el que se produce una vasodilatación secundaria a una pérdida de la regulación vasomotora por una lesión del sistema nervioso central.
- Shock hipovolémico: se produce cuando el problema está en el contenido. Esta categoría se divide en hemorrágico, cuando la causa de la hipovolemia es el sangrado, y no hemorrágico, cuando se trata de una situación de deshidratación o de pérdida de fluidos por otras causas.
- Shock cardiogénico: hace referencia a un fallo de la bomba, es decir, existe un fallo intrínseco del corazón que condiciona una disminución del gasto cardíaco.
- Shock obstructivo: aunque también se trata de un problema de bomba y de gasto cardíaco, como en el caso anterior, no está causado propiamente por un fallo intrínseco del corazón, sino por una causa externa que dificulta el llenado o el vaciado cardíaco. Puede deberse, por ejemplo, a un tromboembolismo pulmonar, en el que el ventrículo derecho se encuentra con una obstrucción en su sistema arterial que impide su vaciado, o a una compresión extrínseca del corazón, como ocurre en el taponamiento cardíaco o en el neumotórax a tensión, que impide el llenado ventricular.
Debemos mencionar, además, que también existen tóxicos y alteraciones metabólicas que pueden interferir en el metabolismo celular y en la utilización del oxígeno, aunque en la mayoría de los casos no los denominamos de forma clara situaciones de shock hemodinámico.
En cuanto a su distribución, como comentábamos, el shock distributivo es predominante y ocupa casi dos tercios de los casos en las unidades de críticos, con la excepción de las unidades cardiológicas, donde predomina el shock cardiogénico.
Claves para identificar el shock séptico
¿Cómo diagnosticar el shock?
De nada sirve hablar de hipoxia de causa hemodinámica si luego no somos capaces de diagnosticar el shock a pie de cama. Si, como citábamos al principio, el shock consiste en la incapacidad de proporcionar una perfusión suficiente de sangre oxigenada y sustratos a los tejidos para satisfacer las demandas metabólicas, puede deberse a alteraciones en tres grandes elementos: el transporte de oxígeno (DO2), la presión de perfusión tisular (PPT) o la microcirculación.
¿Y en qué pilares podemos apoyarnos para la medición y el diagnóstico? Fundamentalmente, en tres: la hiperlactacidemia, la hipotensión y el fracaso orgánico.
El pilar fisiopatológico fundamental es la hipoperfusión tisular, que va a condicionar metabolismo anaerobio celular y, con ello, hiperlactacidemia. La hipotensión es un hallazgo muy frecuente en el shock, aunque no siempre aparece desde el inicio. Y esa insuficiencia de perfusión tisular, si se mantiene en el tiempo, acabará produciendo fracaso orgánico. En caso de seguir progresando, podrá convertirse en fracaso multiorgánico y, finalmente, en la muerte del paciente.
La importancia de monitorizar
No debemos olvidar que el shock es una emergencia médica y que no tratarlo, o no solucionar la causa, acabará inexorablemente en el fallecimiento del paciente. Es por ello que el diagnóstico precoz, el tratamiento etiológico y el tratamiento de soporte son imprescindibles. Toda actitud diagnóstica y terapéutica no debe demorarse, ya que el tiempo es un factor clave y cada hora cuenta.
¿Por qué es tan importante actuar desde los primeros signos? Porque una monitorización hemodinámica precisa y en tiempo real nos permite ajustar el tratamiento a las necesidades individuales de cada paciente. No se trata solo de reconocer que un paciente está en shock, sino de entender qué mecanismo está fallando en ese momento: la bomba, el contenido o el continente.
Solo así podremos realizar un tratamiento dirigido, precoz y efectivo, con mayores posibilidades de revertir el proceso y mejorar el pronóstico.
¿Quieres saber más? Entonces no te pierdas la formación online “Diagnóstico y manejo del shock. Conceptos generales”, con el Dr. Sergi Tormo.
BIBLIOGRAFÍA
Este artículo se ha basado en la bibliografía de los dos cursos de Shock que Campus Vygon tiene en su plataforma: Diagnóstico y manejo del shock. Conceptos generales y Diagnóstico y manejo del shock. Formas Clínicas y Tratamiento Dirigido






0 comentarios