 La oclusión del catéter es una de las complicaciones más frecuentes en el uso a largo o medio plazo de dispositivos de acceso venoso central.
La oclusión del catéter es una de las complicaciones más frecuentes en el uso a largo o medio plazo de dispositivos de acceso venoso central.
Con el fin de conocer qué técnicas y procedimientos pueden ayudarnos a evitar que se produzca este fenómeno, hemos hablamos con Victoria Armenteros, enfermera experta en accesos vasculares.
Victoria trabaja como supervisora del Equipo de Terapia Intravenosa de la Organización Sanitaria Integrada Araba y es Coordinadora de Área de investigación del Instituto de Investigación Sanitaria Bioaraba.
PREGUNTA: ¿cuáles son las razones por las que se produce oclusión en el catéter?
Victoria Armenteros: Existen diferentes razones que contribuyen a la obstrucción de los dispositivos de acceso venoso (DAV) unas más comunes que otras, pero todas pueden contribuir a la obstrucción parcial o total:
Estas causas están relacionadas con:
- Fármacos: la osmolaridad y el ph (la NTP o fármacos como la vancomicina o piperacilina) pueden contribuir, así como la incompatibilidad de soluciones que producen precipitados.
- Catéter: los catéteres periféricos y aquellos centrales cuya punta está incorrectamente ubicada puede ser también causa de oclusión. Igualmente hay un estudio que también indica que a mayor número de luces más incidencia de oclusión con respecto al monolumen.
- Factores ambientales: Hay literatura que también señala estas causas, por ejemplo, la estancia en UCI.
- Factores relacionados con los profesionales/instituciones: falta de adherencia a los protocolos de mantenimiento de los DAV, falta de formación del profesional o falta de concienciación.
- Factores relacionados con el paciente: coagulopatía, náuseas, tos, llanto… también podrían contribuir.
Por tanto, la oclusión puede producirse por muchos factores, algunos de ellos no son potencialmente evitables, pero muchos sí.
P: ¿Qué complicaciones lleva asociadas la oclusión del catéter para el paciente?
VA: La oclusión tradicionalmente es considerada una complicación secundaria, sin embargo, no deja de tener un gran impacto en la seguridad del paciente.
La oclusión puede producir retrasos en la administración del tratamiento o incluso la imposibilidad de inicio del mismo.
Produce disconfort al paciente y aumenta el número de punciones.
La oclusión contribuye claramente en el aumento del riesgo de dificultad de acceso venoso (DIVA) al producir fallo en el DAV y hacer necesario la punción para extracción de analíticas o la inserción de un nuevo DAV.
Igualmente, es causa de un mayor consumo de recursos, tanto recurso humano, como tiempo de enfermería, o material (mayor uso de suero o soluciones para revertir la obstrucción, o en caso de fallo del catéter la necesidad de canalización de un nuevo DAV).
Un catéter obstruido puede contribuir también a la aparición de otras complicaciones, como un mayor riesgo de contaminación intraluminal, si hay depósitos. Así como, el aumento de presión ejercida en el catéter lo que también contribuye al deterioro o rotura del mismo. Igualmente, se estudia la relación con una mayor formación de fibrina y la posibilidad de aparición de trombosis.
P: ¿Cuáles son las causas principales de reflujo de sangre en la vía?
VA: Normalmente cuando encontramos un catéter con reflujo de sangre puede ser porque no se haya realizado un lavado o no se haya utilizado un bioconector (conector sin aguja) o válvulas antirreflujo, por lo que, ante los movimientos de los pacientes, sobre todo al bajar el brazo o agacharse, encontramos reflujo. Situar el suero a gravedad en una altura muy baja también favorece ese retorno de sangre.
Otra de las causas de reflujo de sangre, aun habiendo utilizado bioconectores y lavado la vía, es realizar de forma incorrecta la secuencia de lavado que puede contribuir el retorno de sangre a la línea.
Otros factores relacionados con el paciente también pueden contribuir como el síndrome de vena cava superior, el cual favorece el retorno de sangre hacia las EESS, así como la incorrecta ubicación de la punta de catéter (migración a yugular).
P: ¿Qué procedimientos se pueden llevar a cabo para reducir la infección y la oclusión?
VA: La mejor manera de combatir esta complicación es la prevención de la misma. Es decir, es absolutamente fundamental realizar un cuidado intraluminal de los DAV que mantenga permeable el dispositivo, libre de restos de medicación y precipitados.
Igualmente, extremar la asepsia en el acceso a ese cuidado intraluminal también reduce el riesgo de infección relacionada con el catéter.
Este cuidado intraluminal debe basarse en:
- Asepsia al acceder/ manipular el catéter: ANTT (aseptic non touch technique)
- Realización de lavado, si está indicado, o el sellado del mismo (técnica SAS o SASH)
- Volumen correcto de lavado/sellado: el doble del volumen interno del catéter (contando alargaderas y llaves).
- Envase correcto para realización de lavado o sellado, jeringa correcta. Evitar lavado con bomba o a gravedad.
- Dinámica correcta de lavado: técnica push stop push para evitar el reflujo de sangre y una mayor retirada de restos de fármacos, así como, una mayor reducción del biofilm.
Está basada en lavado a bolos con intervalos 0,4 segundos entre dos bolos ejerciendo una fuerza constante y uniforme en el interior del catéter. Esta dinámica y el clampado que se realiza antes de desconectar se denomina “técnica de lavado presión positiva”. - Momento adecuado: tras la utilización para medicación intermitente y en infusiones continuas una vez cada 24h.
- Secuencia correcta de lavado en función del tipo de bioconector, el cual nos marcará cuándo realizar la desconexión de la jeringa y clampado del catéter.
P: Las Guías internacionales como la CDC o la INS recomiendan usar conectores tipo splip septum con desplazamiento neutro. ¿Nos podrías explicar en qué consiste el desplazamiento neutro?
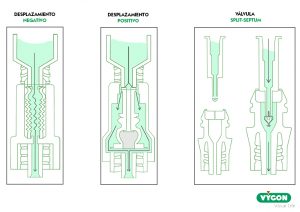
VA: Existen tres tipos de bioconectores o conectores sin aguja en el mercado: de desplazamiento positivo, negativo o neutro. También existen las válvulas antirreflujo.
A parte de las características externas, la diferencia se encuentra en los mecanismos internos que los componen. Estos mecanismos internos difieren en el modo de desplazamiento de los fluidos a través de los bioconectores.
Los estudios de investigación con conectores sin aguja, han evaluado la relación del uso de los mismos y la incidencia de bacteriemia relacionada con el catéter, así como la obstrucción, desaconsejándose el uso de conectores sin aguja de desplazamiento positivo y negativo.
Actualmente, una de las indicaciones es el uso de bioconectores de desplazamiento neutro, los cuales garantizan que no hay desplazamiento de fluido al desconectar la jeringa /sistema del bioconector, o éste es mínimo, por lo que no entraría sangre al catéter y se minimiza el riesgo de obstrucción.
Los dispositivos diseñados para lograr un desplazamiento neutro tienen un disco de silicona sensible a la presión, ahuecado y con hendiduras. El disco se cierra automáticamente cuando baja la presión de infusión, evitando el reflujo sanguíneo en la luz del catéter.
Algunas válvulas mecánicas, que se dice que tienen desplazamiento neutro, contienen una cánula roma interna invertida que se conecta con el luer macho del sistema o jeringa, permitiendo que el fluido fluya a través de su centro.
Las válvulas antirreflujo son también una opción que aseguran el menor reflujo o reflujo nulo hacia el catéter y se activan cuando se realiza una presión al conectar un sistema de suero o una jeringa o al extraer sangre.
Con bioconectores de desplazamiento neutro se simplifica la secuencia de lavado porque a diferencia de los bioconectores de desplazamiento positivo y negativo, donde la secuencia de lavado-desconexión de jeringa y clampado es esencial, en los bioconectores neutros el clampado puede omitirse (valorando siempre indicaciones del fabricante) o puede realizarse antes o después, jugando un papel menos determinante y, por tanto, con más fácil adhesión del profesional. Con las válvulas antirreflujo sería igual.
P: Usando el desplazamiento neutro, ¿cómo sería el proceso de lavado de un catéter en comparación con un desplazamiento positivo o negativo?
VA: Como explico en la anterior pregunta, hay diferentes tipos de bioconectores en el mercado de desplazamiento neutro.
En teoría la secuencia de lavado para bioconectores de desplazamiento neutro y válvulas antirreflujo podría simplificarse así:
Lavado push stop push + Desconectar
Sin embargo, dependiendo de unas marcas u otras y, a pesar de ser bioconectores de desplazamiento neutro, en algunos dispositivos se observan desplazamientos de fluidos que son mínimos, pero que existen, por lo que en las fichas técnicas incluyen el clampado:
Lavado push stop push + clampar antes o después de desconectar
Por ello, es necesario conocer bien el tipo de bioconector del que disponemos y usar preferiblemente aquellos que garanticen cero desplazamiento si esto es posible.
P: ¿Qué diferencia existe entre EL desplazamiento negativo y positivo?
VA: En los bionectores de desplazamiento negativo los fluidos se mueven provocando reflujo de sangre al interior del catéter cuando la jeringa/sistema se desconecta.
Por ello, es necesario clampar antes de desconectar, es decir, realizar una dinámica basada en la técnica de presión positiva.
En el bioconector de desplazamiento positivo, cuando se desconecta la jeringa o sistema hay una pequeña cantidad de fluido (gotita) que empuja a la punta y evita el reflujo, pero para ello tras la desconexión hay que clampar, para fijar esa gota. Como en otros bioconectores es necesario seguir las instrucciones del fabricante.
P: Con respecto a tu experiencia, ¿qué tipo de desplazamiento recomendarías para el cuidado de un catéter?
VA: Siguiendo las GPC, la opción de bioconector de desplazamiento neutro es una opción segura, siempre y cuando verdaderamente garantice cero desplazamiento de fluidos.
Principalmente conseguimos una simplificación de la secuencia de lavado y poder prescindir del clampado del catéter, el cual puede deteriorarse y/o no disponer de clamp (catéter periférico) lo que influiría en el riesgo de obstrucción.
P: ¿Qué efectos puede tener a largo plazo clampar un catéter cada vez que se tenga que hacer un lavado de este?
VA: Aunque esto depende del material del mismo y de la zona dónde se clampa, si está se realiza siempre en el mismo sitio, el catéter se deteriora.
P: ¿Crees que existe ahora mismo una idea clara de cuál es el tipo de desplazamiento más adecuado para prevenir la oclusión de los catéteres?
VA: Creo que existen muchas opciones en el mercado, pero no todos los profesionales las conocen y por la apariencia externa no puedes conocer un tipo de bioconector u otro.
Incluso, en una misma organización a veces disponen de diferentes tipos. Esto lleva a confusión y una incorrecta realización del lavado de los DAV.
Aquellos bionconectores de desplazamiento neutro, fáciles de desinfectar, fáciles de conectar a sueros y jeringas, con secuencias de lavados sencillas pueden ayudar a una mayor adherencia al lavado de los DAV y una unificación de la práctica.
También las válvulas antirreflujo pueden ser una opción.
P: Qué medidas o acciones recomendarías para un conocimiento claro de este aspecto tan importante en el mantenimiento de los catéteres como son las presiones de las válvulas de seguridad que se utilizan.
VA:
- Usar siempre bioconectores como parte del cuidado de los DAV.
- Conocer qué tipo de bioconector tenemos delante.
- Conocer siempre las indicaciones del fabricante y de las GPC.
- Observar el comportamiento del mismo tanto en el uso diario con los catéteres que tenemos insertados, como fuera de su uso diario con pacientes, medida muy utilizada para comprender el funcionamiento del mismo y transmitir el conocimiento en la formación a profesionales.
- Formar y difundir a profesionales sobre el uso adecuado de los bioconectores.
- Incluir en los protocolos hospitalarios el uso de bioconectores y cuidados de los mismos.
- En la medida de lo posible utilizar un único tipo de bioconector.
- Recoger resultados de posibles incidencias que puedan surgir sobre los mismos y notificarlas a la organización y a la industria.
[infobox title=’Te puede interesar’]
- CATÉTERES MULTILUMEN: ¿QUÉ LUZ UTILIZAR?
- EL ENGAÑO DE LOS GAUGE
- ¿CÓMO EVITAR LA OCLUSIÓN DEL CATÉTER? ENTREVISTA A VICTORIA ARMENTEROS
- ¿POR QUÉ SE AMORTIGUA LA SEÑAL DE UN CATÉTER ARTERIAL?
- NUTRICIÓN PARENTERAL. CLAVES PARA EVITAR EL RIESGO DE INFECCIÓN E INCOMPATIBILIDAD.
- ¿QUÉ HACER SI ME QUEDO SIN LUCES EN EL CATÉTER?
[/infobox]



en el hospital en el que trabajo, usamos los conectores neutros en el puerto directamente del cateter y luego conectamos los equipos de infusión, y hay retorno de sangre casi siempre, si se usan así o hay otra forma para evitar el retorno de sangre u medicamentos
Buenas tardes Martha,
Está usando los conectores de forma correcta, efectivamente se tiene que poner directamente en el prolongador del catéter, para tener un sistema cerrado cuando el catéter está sin usar y sin necesitar desconexiones, como en el caso de los tapones Luer, cuando se vaya a utilizar.
Hay 3 escenarios a tener en cuenta:
– Si se refiere al retorno de sangre al desconectar una jeringa o el equipo de infusión: le recomendamos comparar varios tapones de distintas marcas que sean neutros. Hacer una prueba con catéter corto de 20G y povidona yodada, por ejemplo, de esta manera podrá observar cuál cumple realmente el criterio de desplazamiento neutro.
– Si se refiere al retorno de sangre que existe en la bolsa de infusión cuando se acaba, al estar abierto el conector: la presión venosa vence la presión del fármaco que cae por gravedad. En este caso, se requiere un conector específico provisto de una válvula que se cierra cuando la presión de infusión baja. Este conector es muy útil también para evitar el retorno de sangre cuando hay cambios de presión intratorácica (el paciente estornuda, tose…). Con este tipo de conector se puede hacer extracciones de sangre
– Si se refiere al retorno de sangre cuando una bomba de jeringa se ha parado: el uso de una válvula antirretorno sería lo adecuado. Este tipo de válvula impide el paso en el sentido catéter – bomba y permiten una perfusión normal hacia el paciente.
Podrá ampliar información sobre las distintas válvulas en los folletos y vídeos que encontrará adjuntos en las páginas de cada producto. Le facilitamos el enlace a esta sección de nuestro catálogo.