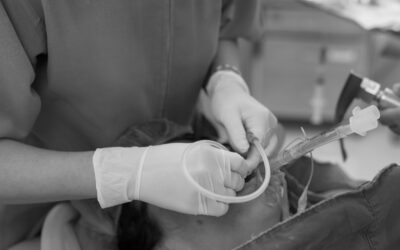
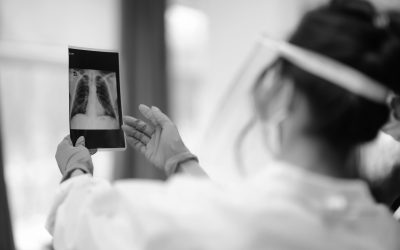
L’aspirazione tracheobronchiale è una tecnica invasiva che garantisce la pervietà delle vie aeree, liberandole dal deposito di materiale secreto. Va eseguita solamente se strettamente necessaria, in pazienti in respiro spontaneo o ventilati meccanicamente, tramite appositi presidi, che variano in diametro e lunghezza a seconda delle condizioni anatomiche del paziente. La manovra di aspirazione deve avvenire in pochi secondi e secondo precisi valori pressori per evitare atelectasie o traumi.
Cos’è l’aspirazione tracheobronchiale?

Lo scopo di questa manovra è quello di mantenere pervio il tratto delle vie aeree, in particolare dell’albero tracheobronchiale, in pazienti in ventilazione meccanica o che hanno problemi a carico di nervi/muscoli che riducono la capacità di espulsione delle secrezioni della tosse.
Perché si esegue questa manovra?
La tecnica di aspirazione delle secrezioni tracheobronchiali viene eseguita per diversi motivi, quali:
- Migliorare gli scambi respiratori
- Mantenere pervie le vie aeree
- Prevenire gli effetti collaterali della ritenzione di secrezioni
- Ottenere un campione da laboratorio per successive analisi colturali.

Quali sono i pazienti target?
I pazienti più soggetti alla difficile espulsione delle secrezioni, in quanto non in grado di farlo in modo autonomo, sono:

Come viene valutata la presenza di secrezioni nel tratto respiratorio?
La tecnica di aspirazione delle secrezioni tracheobronchiali deve essere eseguita solo se necessario, quando esami specifici ne individuano l’indicazione, e non come procedura di routine (come ribadito dalle linee guida ‘AARC clinical practice guidelines: artificial airway suctioning’ del 2022).
Per valutare la presenza di questi fluidi, vengono eseguite alcune valutazioni: la valutazione uditiva, la visiva, la tattile e l’auscultazione.
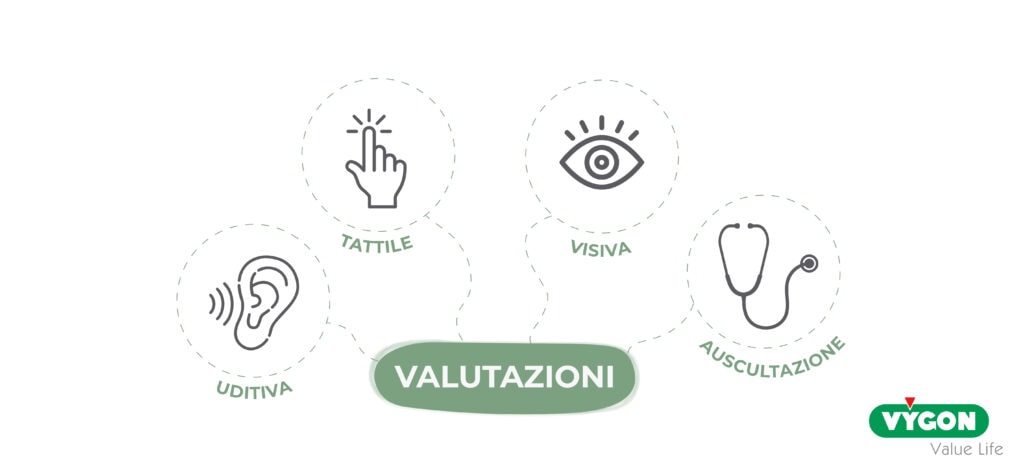
- Valutazione uditiva: consiste nell’ascolto di tosse e del respiro che, in caso di abbondanti secrezioni, diventa rantoloso.
- Valutazione visiva: presenza di secrezioni visibili nel tubo tracheale o tracheostomico; in presenza di importanti secrezioni, inoltre, sono visibili alterazioni della frequenza respiratoria, agitazione, tachicardia, colorito cianotico, respiro superficiale.
- Valutazione tattile: si esegue appoggiando il palmo della mano sul torace del paziente e, in caso di presenza di secrezioni, si percepiranno vibrazioni dovute al passaggio d’aria attraverso di esse.
- Auscultazione: utilizzando uno stetoscopio, è possibile individuare la zona polmonare interessata da secrezioni. In caso di auscultazione positiva durante la fase inspiratoria, l’aspirazione diventa indispensabile.
Quali sono i presidi necessari alla manovra di aspirazione?
Per l’esecuzione della manovra di aspirazione occorrono:
- Una fonte di aspirazione con regolazione del vuoto, tubi di connessione e sacca di raccolta delle secrezioni. La pressione d’aspirazione viene valutata chiudendo il tubo di aspirazione e leggendo sul manometro il valore pressorio. Le pressioni atmosferiche consigliate vanno dai 60-80 mmHg (per i neonati) fino ai 100-150 mmHg (per gli adulti).
- Sonde di aspirazione sterili di varie misure: il diametro delle sonde dipende dalla tipologia di paziente, in genere si utilizzano sonde tra 04-10 CH per pazienti neonati e pediatrici e tra 12-18 Ch per pazienti adulti. In caso di protesi respiratoria, il sondino deve occludere meno del 50% del lume della protesi negli assistiti pediatrici e adulti e meno del 70% nei neonati. Questi dispositivi possono avere un foro centrale o più fori laterali, in PVC, centimetrati o meno, dotati di un raccordo terminale con connessione universale. Alcune tipologie di sonde sono dotate di valvola preconnessa per l’aspirazione controllata.
- Tubi di connessione del sondino alla sacca di raccolta delle secrezioni.
- Soluzione fisiologica per lavare il circuito.
- Guanti monouso sterili.
- Lubrificante idrosolubile: lo si utilizza solo in caso di aspirazione naso-tracheale, per ridurre il traumatismo sondino-mucose.
- Sistema di ventilazione, pallone autoespansibile con reservoir: in caso di pazienti in ventilazione meccanica.

Quali sono le tecniche di aspirazione endotracheale?
La manovra di rimozione delle secrezioni dalle vie aeree può avvenire o per via naso-tracheale o tramite protesi respiratoria (tubo ET, cannula tracheostomica).
L’aspirazione per via naso-tracheale la si esegue su pazienti in grado di respirare spontaneamente, tramite un sondino che viene inserito direttamente attraverso il naso. Il sondino deve giungere in prossimità della carena tracheale, quella parte anatomica che segna il confine tra i due bronchi, nel punto in cui si distaccano dalla trachea. Per capire la profondità fino alla quale spingere il sondino, si misura con questo la distanza tra la punta del naso e il lobo auricolare e tra lobo auricolare e un punto situato 3-4 dita sotto la fossetta giugulare; una volta prese le giuste misure, si memorizza la parte di sondino che resterà fuori dalla narice.
Il paziente viene fatto accomodare in posizione semiseduta e, dopo aver lubrificato il sondino e aver fatto fare dei respiri profondi al paziente, lo si fa piegare in avanti con il collo leggermente esteso e si fa avanzare il sondino, in questa fase non connesso a fonte d’aspirazione, attraverso una narice o la bocca, lentamente, fino alla carena. Quando il sondino raggiunge la glottide, è possibile udire rumori stertorosi e osservare la parte prossimale appannarsi; a questo punto si chiede al paziente di inspirare, si spinge il sondino per la lunghezza stimata in trachea, lo si collega all’aspiratore per non più di 10-15 secondi e si aspirano le secrezioni. È importante che il tutto avvenga rapidamente per il tempo prestabilito. Terminata l’aspirazione, si ritrae il sondino con piccoli movimenti circolari.
L’aspirazione tracheobronchiale tramite protesi respiratoria, invece, la si esegue su pazienti ventilati meccanicamente, e può essere eseguita con il sistema a circuito aperto o a circuito chiuso.
La procedura più diffusa è quella che prevede l’utilizzo di un sistema aperto, secondo cui il paziente, prima della manovra di aspirazione, viene disconnesso dal ventilatore. È necessario utilizzare una tecnica sterile.
Dopo aver preossigenato il paziente per almeno 30 secondi (con una FIO2 aumentata del 20% sopra al valore basale), si connette il sondino all’aspiratore, si stacca il circuito del ventilatore, rimuovendo il filtro antibatterico e il dispositivo di connessione tra filtro e tubo tracheale o cannula tracheostomica.
A questo punto, s’introduce il sondino (con aspirazione non attiva) all’interno della protesi, fino al raggiungimento dell’estremità distale di quest’ultima, prestando molta attenzione a non superarla. Una volta attivata l’aspirazione e rimosse le secrezioni, si ritrae il sondino dalla protesi tramite movimenti rotatori, con l’aspirazione ancora attiva. La manovra va eseguita in 10- 15 secondi, ad una pressione non superiore ai 120 mmHg nei neonati/pediatrici e non superiore ai 200 mmHg negli adulti.
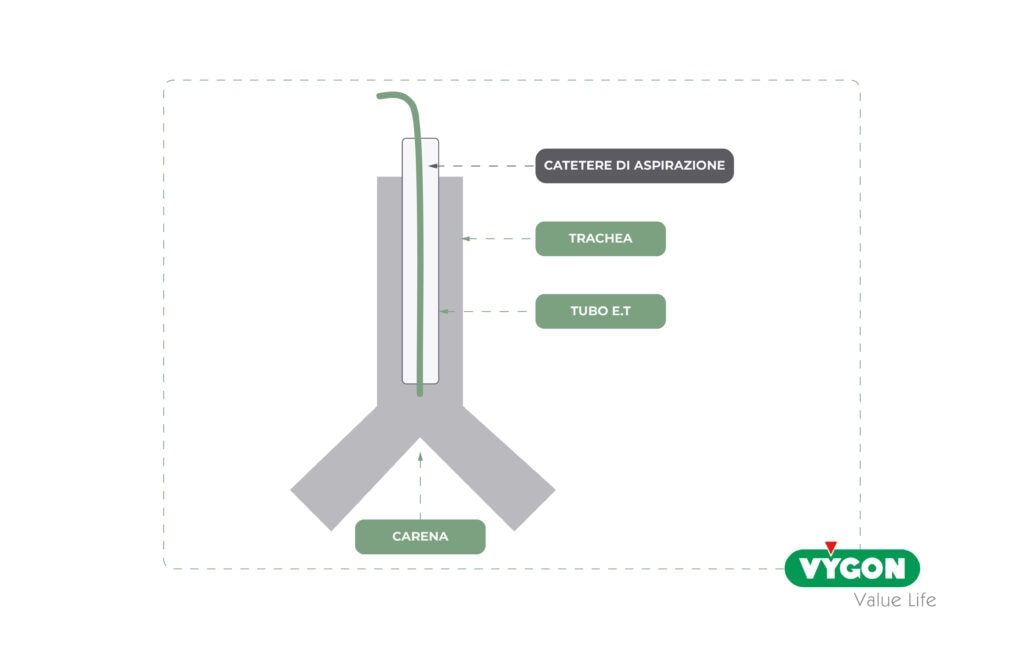
In caso di secrezioni particolarmente dense, sarà necessario ripetere la manovra: in questo caso, anche a distanza di breve tempo, è mandatorio cambiare il sondino e lavare il tubo di connessione sondino/contenitore delle secrezioni.
In alternativa al sistema aperto si può scegliere di utilizzare un sistema a circuito chiuso: in questo caso, l’aspirazione tracheobronchiale viene eseguita senza disconnettere il paziente dal ventilatore.
Qualora si rendesse necessario l’esame citologico e/o batteriologico dell’aspirato al fine di isolare e identificare i microrganismi delle basse vie aeree, l’aspirazione viene eseguite tramite appositi dispositivi dotati di provetta che consentono la raccolta delle secrezioni con tecnica sterile; una volta effettuata l’aspirazione la provetta viene sigillata, etichettata e successivamente inviata in laboratorio per l’analisi.
In entrambe le tecniche di aspirazione tracheobronchiale, che siano esse per via naso-tracheale o tramite protesi respiratoria, è importante controllare alcuni parametri vitali del paziente, prima, durante e dopo la manovra, trattandosi, comunque, di una pratica invasiva. In particolare, è necessario tenere sotto controllo: la frequenza cardiaca, la pressione arteriosa, la frequenza respiratoria, l’ossigenazione, il colore della cute, la presenza di tosse, la presenza di sanguinamento o traumi, la pressione inspiratoria e la FiO2 (in caso di ventilazione meccanica).
La procedura di aspirazione endotracheale è una manovra delicata e invasiva, che può portare all’insorgenza di alcune complicanze (infezioni, traumi della mucosa, ipossiemia), per cui va eseguita nel rispetto delle linee guida, solamente se necessaria, e dopo attente valutazioni da parte del clinico, e non come procedura di routine.
BIBLIOGRAFIA
- AARC clinical practice guidelines: artificial airway suctioning 2022
- Aspirazione endotracheale, Comitato Infezioni Ospedaliere, Azienda Ospedaliera di Caserta. 2016
- Atelectasia – Disturbi polmonari e delle vie respiratorie – Manuale MSD, versione per i pazienti
- L’ASPIRAZIONE DELLA VIA AEREA ARTIFICIALE – UPGRADE 2022 | Triggerlab