La terapia endovenosa porta con sé diverse complicanze come l’embolia gassosa, l’occlusione del catetere, le infezioni e colonizzazioni batteriche e le punture accidentali. Ciascuna di esse provoca conseguenze quali il peggioramento del quadro clinico per il paziente e un aumento dei costi per la struttura curante. Il rischio infettivo, ed in particolare la CRBSI (Catheter-related bloodstream infection), è quello più diffuso e che merita particolare attenzione.
Per cercare di ridurre queste complicanze uno degli strumenti che possiamo utilizzare sono i connettori needleless. Tuttavia, è importante effettuare la corretta scelta del tipo di dispositivo e la giusta manutenzione. Infatti, se correttamente posizionato e gestito, il connettore needleless risulta essere un efficace alleato per prevenire le complicanze della terapia endovenosa.
Mediante l’adozione di bundle e di protocolli di corretta gestione, all’interno dei quali l’utilizzo di un connettore needleless è sempre riportato e fortemente raccomandato, è possibile ridurre notevolmente il numero delle infezioni. Questo fa sì che si generi un miglioramento nell’outcome del paziente ed un risparmio che in letteratura in Italia è stimato nell’ordine delle migliaia di euro pro-paziente.
COSA TROVERETE IN QUESTO ARTICOLO?
- Cos’è un connettore needleless
- Tipi di connettori needleless
- Meccanismo interno: valvola meccanica vs split septum
- Cosa dicono le linee guida sul passaggio del fluido attraverso i needleless?
- Come verificare se il flusso del fluido è lineare?
- Spostamento di fluido: positivo, negativo, neutro o valvola antireflusso
- 8 caratteristiche del needleless ideale
Volete saperne di più sui tipi di connettori needleless e su quando utilizzarli?
Rimanete su questa pagina per leggere il post completo.
Scarica il whitepaper:
Tipologie di Connettori Needleless e quando Utilizzarli

COS’È UN CONNETORE NEEDLELESS
I dispositivi per accesso intravascolare sono comunemente utilizzati per il trattamento per via endovenosa. Ad esso sono associate diverse complicanze cliniche, di varia natura, e tutte con grossi impatti sia in termini di salute per il paziente, che in termini di costi aggiuntivi diretti per la struttura sanitaria. Tra queste le principali sono l’embolia gassosa, l’occlusione del catetere, le infezioni e colonizzazioni batteriche e le punture accidentali.
L’utilizzo di dispositivi per l’accesso endovenoso può essere potenzialmente complicato da una infezione batteriemica catetere-correlata (CRBSI), associata cioè all’impianto ed alla gestione dei cateteri venosi centrali. Le infezioni catetere-correlate (CRBSI) sono tra tutte quelle che generano il maggior numero di morti prevenibili, e sono evitabili per stime che si attestano intorno al 70% seguendo strategie evidence-based.
È ampiamente accettata l’importanza di una stretta osservanza della decontaminazione delle mani e della tecnica asettica come momento fondamentale per prevenire l’infezione correlata al catetere. Sebbene ciò sia considerato sufficiente per la prevenzione delle infezioni associate all’impianto dei cateteri venosi periferici corti, non lo è per la cateterizzazione venosa centrale, che notoriamente si associa ad un rischio di infezione assai più rilevante.
A tal proposito, i sistemi d’infusione e i dispositivi di connessione a valvola tipo needlefree sono stati introdotti su larga scala, inizialmente allo scopo di ridurre l’incidenza di lesioni da taglienti e minimizzare il rischio di trasmissione dei patogeni ematici ai sanitari.
Le linee guida Infusion Nurses Standards definiscono “connettore needleless” quel dispositivo che permette l’accesso intermittente ad un dispositivo di accesso vascolare con un set di somministrazione o una siringa, senza l’uso di aghi.
Il connettore needleless, ormai disponibile in tutte le strutture sanitarie, è stato infatti originariamente sviluppato con il solo obiettivo di tutelare il personale sanitario, eliminando il rischio di esposizione con il sangue del paziente. Successivamente però si è dimostrato utile anche al fine di prevenire altri rischi associati alla terapia endovenosa. Ad esempio, per l’embolia gassosa, che può verificarsi ogni qualvolta il circuito viene aperto e l’accesso vascolare messo in contatto con l’aria ambiente; tutti i dispositivi aggiuntivi, i connettori needleless e i set di somministrazione hanno un design luer-lock per garantire una giunzione sicura.
Altra frequente complicanza è la formazione di coaguli e di conseguenza l’occlusione dell’accesso, che può verificarsi alla connessione/deconnessione di un dispositivo che genera un reflusso di sangue nel catetere. Il 32% dei cateteri venosi periferici (PIVC) e il 36% dei cateteri venosi centrali (CVC) subiscono occlusioni, con conseguenti ritardi nel trattamento, un aumento del rischio di infezione, malfunzionamento del catetere e, come conseguenza, la necessità di sostituire il catetere.
Uno degli strumenti che può contribuire a ridurre queste complicanze sono i connettori needleless.
I primi connettori needleless sono stati sviluppati negli anni ’90 e da allora, questi dispositivi si sono evoluti e migliorati, offrendo diverse alternative e consentendoci di scegliere il connettore ideale per ogni paziente.
TIPI DI CONNETTORI NEEDLELESS
I connettori needleless sono dispositivi che si collegano all’estremità dei cateteri e consentono l’accesso al catetere per l’infusione o il prelievo.
I connettori senza ago possono essere classificati in base a:
- Meccanismo interno: valvola meccanica o Split Septum
- Spostamento di fluido: positivo, negativo, neutro o antireflusso.
MECCANISMO INTERNO: VALVOLA MECCANICA VS. SPLIT SEPTUM
Per quanto riguarda il tipo di design del meccanismo interno, possiamo distinguere tra valvola meccanica e Split Septum.
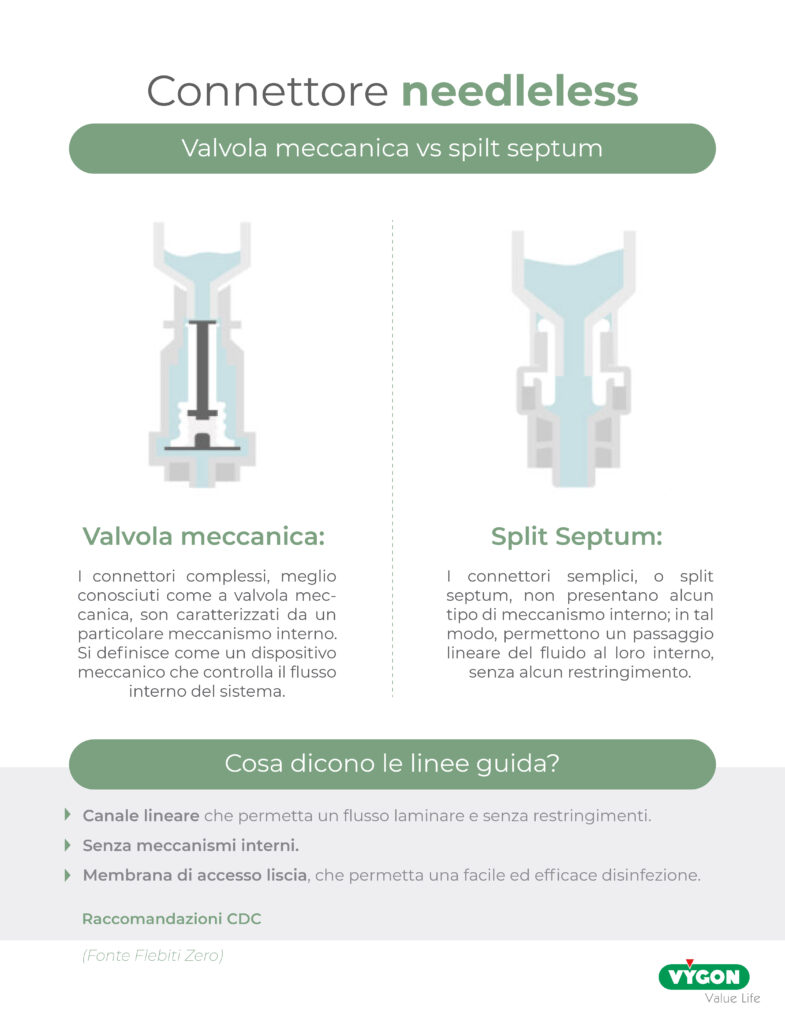
– SETTO NON DIVISO: VALVOLA MECCANICA
Le valvole meccaniche, o complesse, sono quelle che contengono al loro interno un qualche tipo di meccanismo che controlla il flusso all’interno del sistema.
– SETTO DIVISO: SPLIT SEPTUM
I connettori Split Septum, o simplex, sono quei dispositivi che non contengono meccanismi interni e che permettono un passaggio lineare dei fluidi attraverso il lume interno, senza alcun restringimento.
Quindi, la differenza sostanziale sta nel fatto che nel primo non ci sono parti in movimento, e di conseguenza il rischio che al suo interno si depositino particelle è minore, mentre il secondo ha parti meccaniche che si muovono e che possono diventare sede di deposito per sangue e liquidi infusi. Per prevenire il rischio di infezioni, di trombosi, e di occlusioni, è bene che il connettore abbia un meccanismo semplice (e quindi minori spazi interstiziali interni) e che abbia una porta di accesso piatta per garantirne una disinfezione ottimale.
COSA DICONO LE LINEE GUIDA SUL PASSAGGIO DEL FLUIDO ATTRAVERSO I CONNETTORI NEEDLELESS?
- Canale lineare che consente un flusso laminare e senza restringimenti.
- Nessun meccanismo interno.
- Assenza di angoli e fessure in cui possano rimanere residui di sangue, germi o precipitati.
- Membrana di accesso liscia per una disinfezione facile ed efficace.
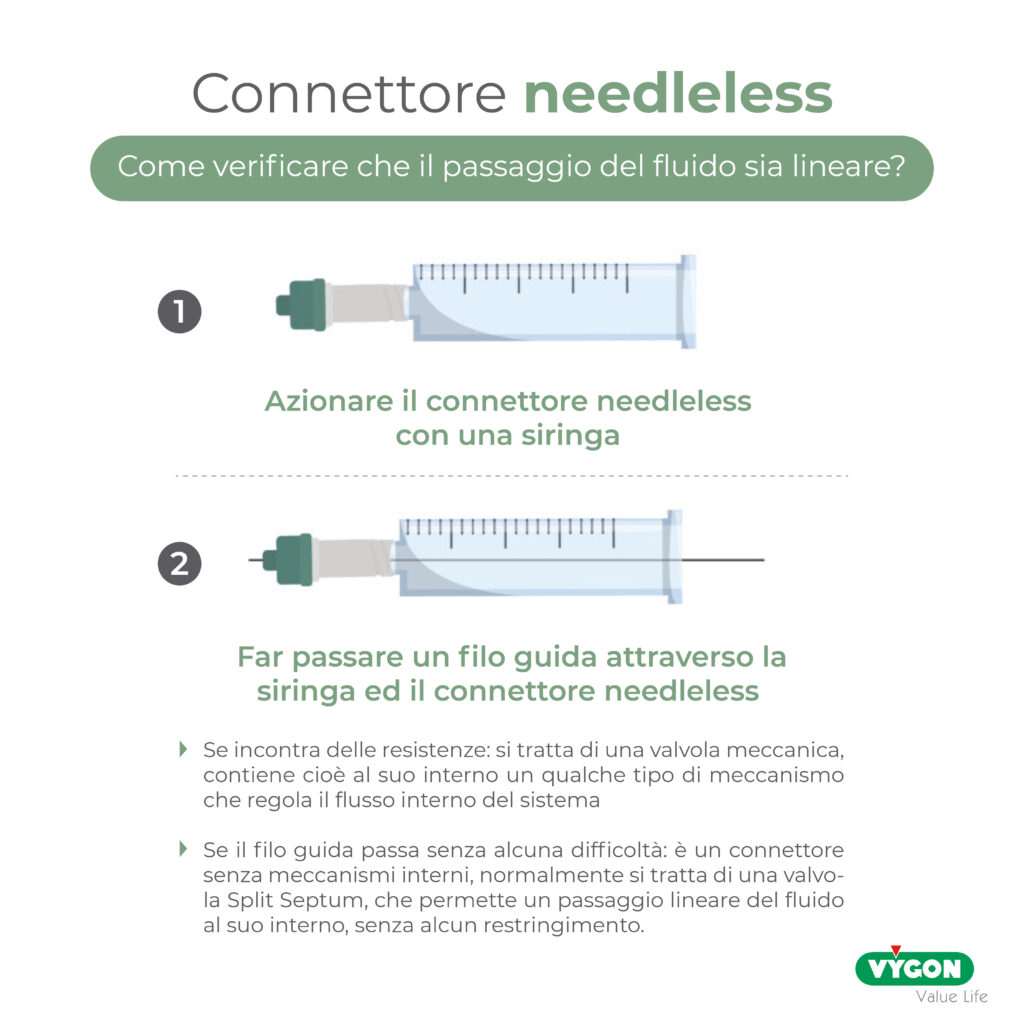
COME VERIFICARE SE IL FLUSSO DEL FLUIDO È LINEARE?
Se non conosciamo il flusso del fluido del nostro connettore needleless, si può eseguire un test molto semplice:
- Azionare il connettore senza ago con una siringa.
- Far passare un filo guida attraverso la siringa ed il connettore needleless.
Se si riscontra una resistenza al passaggio della guida attraverso il connettore, il dispositivo utilizzato sarà uno di quelli provvisti di valvola meccanica, cioè dotata di un qualche meccanismo al suo interno per controllare il flusso. Mentre, se la guida passa senza problemi attraverso il connettore, il dispositivo consentirà un passaggio lineare del fluido; questa caratteristica è solitamente presente nei dispositivi caratterizzati da Split Septum, anche se non tutti i connettori needleless Split Septum hanno un lume lineare.
SPOSTAMENTO DI FLUIDO: POSITIVO, NEGATIVO, NEUTRO O VALVOLA ANTIREFLUSSO
Uno degli aspetti più importanti da considerare quando si sceglie un connettore needleless è lo spostamento di fluido, cioè cosa accade quando si collegano e scollegano i dispositivi per la somministrazione endovenosa.
Per determinare lo spostamento di fluido di un connettore needleless, è necessario fare riferimento alle informazioni sul prodotto e alle istruzioni per l’uso.
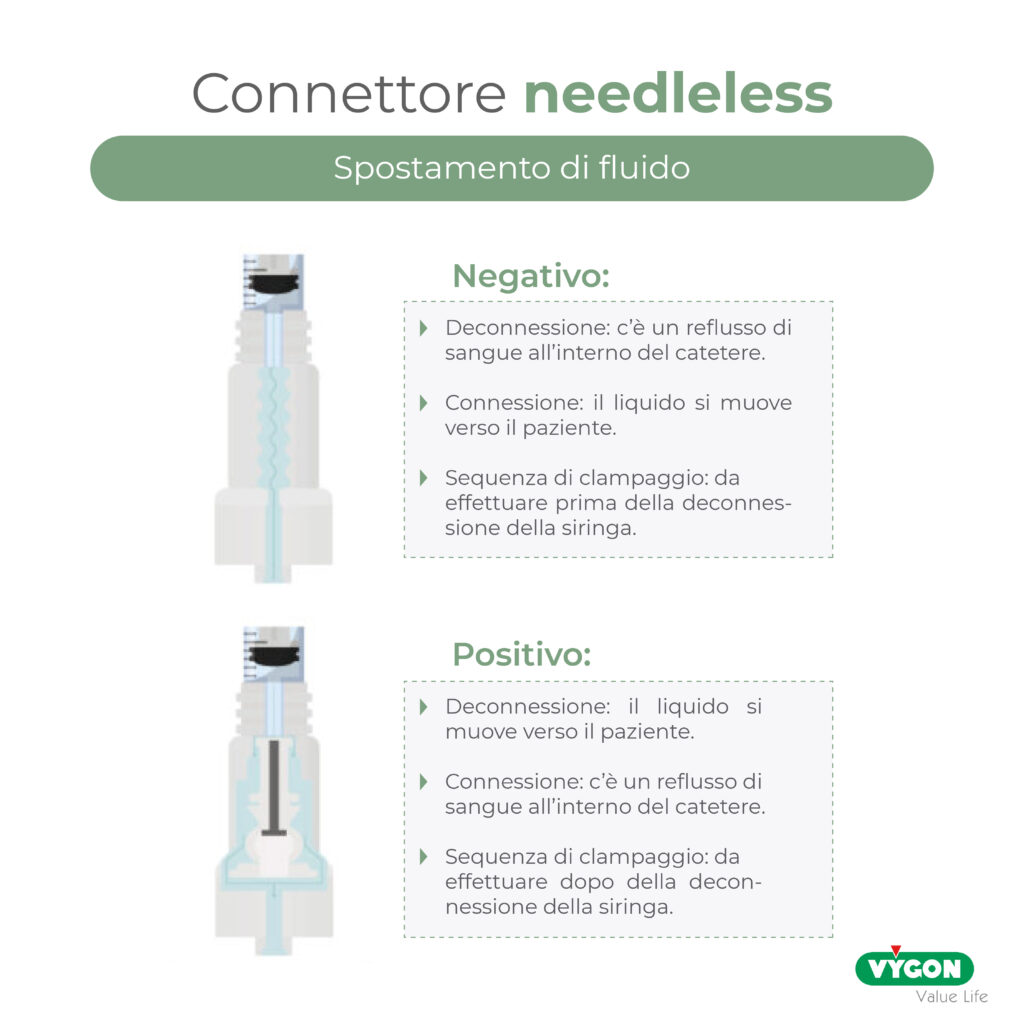
– SPOSTAMENTO NEGATIVO (negative displacement)
I connettori needleless a spostamento negativo causano un’aspirazione di liquidi alla deconnessione, quindi, un reflusso di sangue nel lume del catetere quando la siringa viene scollegata. Per questa ragione la linea deve essere clampata prima della deconnessione del set di infusione, utilizzando la tecnica della pressione positiva.
Sono spesso utilizzati per proteggere una cannula endovenosa convenzionale nei reparti ospedalieri di breve degenza.
– SPOSTAMENTO POSITIVO (positive displacement)
I connettori needleless a spostamento positivo generano un flush positivo di fluido, ovvero trattengono una piccola quantità di fluido nel dispositivo. Il reflusso di sangue nella punta distale di un dispositivo di accesso vascolare potrebbe provocare l’occlusione del catetere dopo la deconnessione di un Luer maschio di una siringa o di un set di somministrazione endovenosa. Pertanto, in questo caso, il clampaggio della linea deve essere eseguito dopo aver scollegato la siringa.
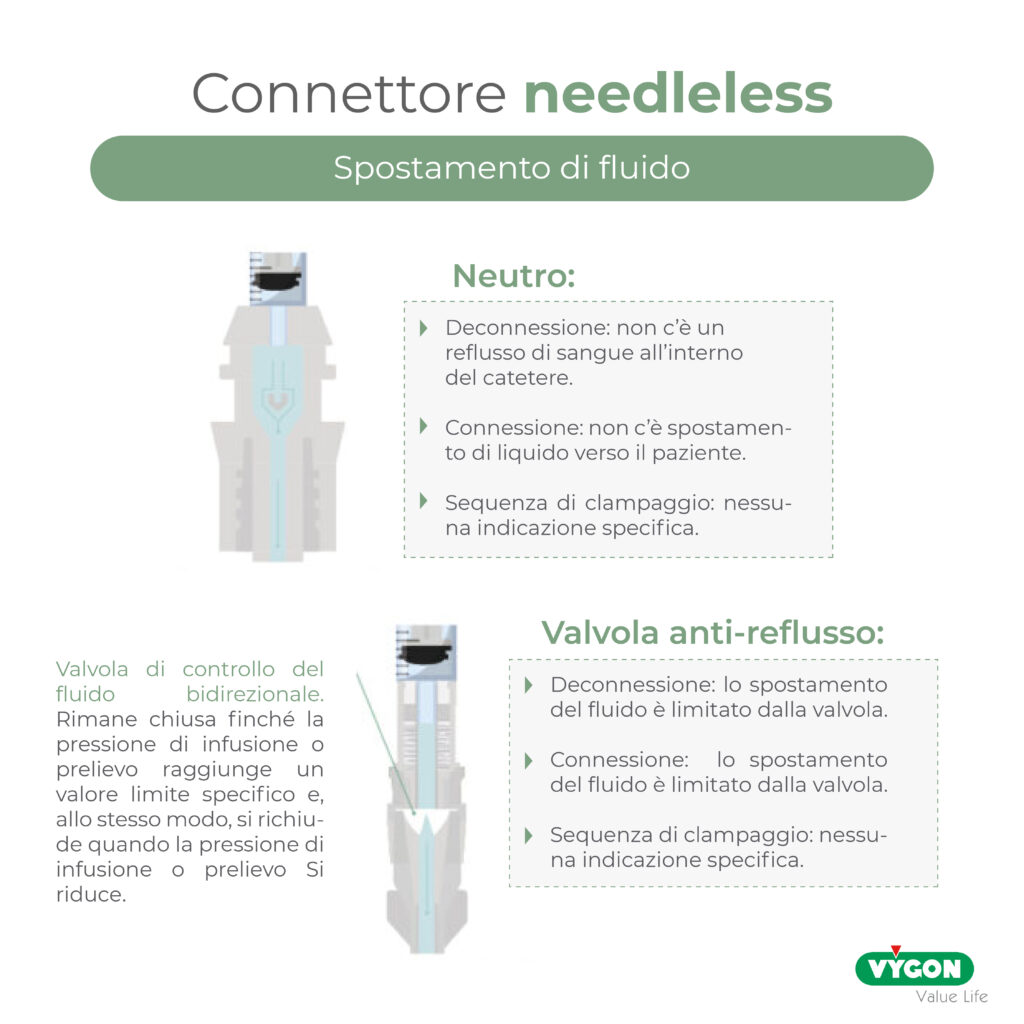
– SPOSTAMENTO NEUTRO (neutral displacement)

Nei connettori needleless a spostamento neutro, l’accesso avviene attraverso l’apertura del setto che poi si richiude automaticamente una volta rimossa la siringa o il set di erogazione del fluido, senza provocare aspirazione o infusione di fluido alla deconnessione. In questo modo si riduce il rischio di embolia gassosa e si protegge meglio l’accesso vascolare dalla contaminazione.
Tali connettori contengono un meccanismo interno progettato per impedire il reflusso quando si collega o si scollega il set di infusione. In tal modo si evita sia il rischio di ostruzione sia il rischio di infezione.
In linea di principio, non è necessaria una sequenza di lock del catetere specifica, come nel caso dei connettori a spostamento positivo e negativo, perché il reflusso è minimo.
Tuttavia, tutti i connettori a spostamento neutro hanno un minimo ritorno ematico, ma non sono tutti uguali, tanto che, a seconda della marca, il livello di reflusso può variare da 0,12 (±0,15) mm a 33,51 (±11,50) mm.
È importante conoscere i livelli di reflusso del dispositivo da utilizzare, poiché più basso è il livello di reflusso, minore è la probabilità di incorrere in infezioni e ostruzioni.
Sono spesso utilizzati nella somministrazione di farmaci ad alto rischio per garantire un’infusione sicura, come quelli con un basso indice terapeutico o quando è necessaria un’infusione precisa, come nel caso degli inotropi.
È inoltre raccomandato in pediatria e soprattutto nei neonati, poiché a causa della mancanza di anticorpi sono particolarmente sensibili alle infezioni, ed è importante utilizzare dispositivi facilmente disinfettabili e che rimangano perfettamente chiusi.
– VALVOLE ANTIRIFLUSSO

I connettori needleless con valvola antireflusso sono dispositivi a spostamento neutro a cui è stata aggiunta una valvola antireflusso.
Si tratta di una valvola bidirezionale di controllo del fluido, che rimane chiusa fino a quando la forza di infusione o di prelievo raggiunge una determinata pressione e, quando la pressione di infusione o di prelievo inizia a ridursi, si chiude nuovamente.
In questo modo:
- Quando la pressione di infusione o di prelievo raggiunge una determinata pressione specifica: la valvola si apre.
- Quando viene rilevata una caduta di pressione di infusione o prelievo: la valvola rimane chiusa.
- Quando si verifica un aumento della pressione intratoracica: la valvola rimane chiusa.
- Quando il Luer viene scollegato: la valvola rimane chiusa.
I connettori a spostamento neutro di fluido con valvola antireflusso hanno un percorso lineare del fluido e sono gli unici ad avere un meccanismo interno che impedisce al sangue di refluire nel catetere, in qualsiasi circostanza. Questo è il modo migliore per prevenire il reflusso di sangue e prevenire l’insorgenza di occlusioni. Tuttavia, è importante fare un confronto tra i vari produttori, poiché non tutti offrono gli stessi tassi di successo.
Le valvole antireflusso possono eliminare problemi di ostruzione fino al 93,6% delle volte.
È particolarmente indicato per la protezione di PICC e Midline che devono rimanere nel corpo per più di 10 giorni e di cateteri venosi centrali che devono rimanere nel corpo per un periodo di tempo più lungo. Anche nei pazienti in assistenza domiciliare è consigliabile utilizzare set di prolunghe dotati di questi dispositivi, nel caso in cui la terapia debba essere autosomministrata, in quanto facilita la gestione da parte del paziente.
8 CARATTERISTICHE DEL CONNETTORE SENZA AGO IDEALE
Come abbiamo visto, possiamo dividere i connettori needleless in base allo spostamento di fluido o al loro meccanismo interno, ma…
Quali caratteristiche deve avere il connettore needleless ideale?
- Un connettore needleless neutral displacement può proteggere contro i coaguli di sangue in caso di errori nella procedura di clampaggio del catetere o di malfunzionamento della clamp stessa. Pertanto, quando possibile, si raccomanda l’uso di connettori needleless a spostamento neutro di fluido.
- Split septum. I connettori needleless dotati di split septum sono associati a una minore incidenza di infezioni catetere-correlate rispetto a un connettore needleless dotato di valvola meccanica.
- Superficie esterna liscia. Un connettore needleless con il setto dalla superficie esterna liscia e con poche o nessuna lacuna, fa sì che possa venire disinfettato a fondo.
- Chiusura ermetica tra il setto e il corpo del connettore needleless. Questo ci permetterà di ridurre o eliminare il dolore e ridurre la possibilità di contaminazione o sviluppo di biofilm.
- Canale lineare. Il canale lineare permetterà di avere un flusso laminare e senza restringimenti. Per ridurre il rischio potenziale di infezione catetere-correlata, si raccomanda di utilizzare connettori needleless con un percorso lineare ed il meno tortuoso possibile, preferibilmente senza parti in movimento.
- Membrana di accesso liscia per consentire una disinfezione facile ed efficace. Un’adeguata disinfezione riduce l’usura della superficie interna e, di conseguenza, lo sviluppo di biofilm.
- Basso volume morto. Un connettore needleless con un volume morto minimo o nullo riduce le possibilità di infezione e sviluppo di biofilm.
- Reflusso sanguigno ridotto o assente. In questo modo si evita il rischio di ostruzione e di infezione.
Per evitare rischi come l’ostruzione e l’infezione, è importante conoscere il tipo di connettore needleless che stiamo utilizzando. Da questo dipenderà, ad esempio, il procedimento utilizzato per deconnettersi dal connettore, poiché, come abbiamo visto, connettori a spostamento positivo richiedono il clampaggio dopo aver scollegato la siringa, mentre un dispositivo a spostamento di fluido negativo richiede il clampaggio prima di scollegare la siringa. Inoltre, per ridurre al minimo il rischio di infezioni, prima di utilizzare il connettore, è fondamentale effettuare una completa e accurata disinfezione della membrana. È, infine, importante conoscere il moto del passaggio del fluido attraverso il connettore, poiché un passaggio rettilineo riduce il rischio di infezione.
L’utilizzo di questi connettori è riportato in tutte le più autorevoli linee guida in ambito vascolare, tra cui le INS, le CDC 2011 e quelle SIAARTI.
In ciascuno dei bundle procedurali ad oggi presenti, riportati da tutte le principali linee guida nazionali ed internazionali, ovunque vi sia un accesso vascolare, sia esso a singola via o a più vie, collegato a rubinetti o rampe, con utilizzo o meno di prolunghe, viene sottolineata l’importanza fondamentale di proteggere tale accesso mediante l’utilizzo di un connettore needleless.
PRODOTTI CORRELATI
BIBLIOGRAFIA
- Intravascular Quarterly, IQ, Asociación para el Acceso Vascular. (2021, 19 febrero). Needleless Connectors: New Standards, Still Confusing. Issuu. https://issuu.com/avainfo/docs/iq_-_february_2021-final/s/11760015
- Curran E. (2016). Needleless connectors: the vascular access catheter’s microbial gatekeeper. Journal of infection prevention, 17(5), 234–240. https://doi.org/10.1177/1757177416657164
- Flebitis Zero
- Gibson, S. M., & Primeaux, J. (2020). Do Needleless Connector Manufacturer Claims on Bidirectional Flow and Reflux Equate to In Vitro Quantification of Fluid Movement? Journal of the Association for Vascular Access, 25(4). https://doi.org/10.2309/java-d-20-00031
- Hadaway, L. Needleless Connectors for IV Catheters. Lippincott®Nursing Center®. https://www.nursingcenter.com/ce_articleprint?an=00000446-201211000-00023#:~:text=Connectors%20with%20negative%20displacement%20allow,the%20administration%20set%20is%20attached.&text=Neutral%20fluid%20displacement%20prevents%20blood,lumen%20upon%20connection%20or%20disconnection.
- Elli, S., Abbruzzese, C., Cannizzo, L., & Lucchini, A. (2016). In Vitro Evaluation of Fluid Reflux after Flushing Different Types of Needleless Connectors. The Journal of Vascular Access. https://doi.org/10.5301/jva.5000583
- Hull, G. J., Moureau, N. L., & Sengupta, S. (2018). Quantitative assessment of reflux in commercially available needle-free IV connectors. The Journal of Vascular Access. Published. https://doi.org/10.5301/jva.5000781
- Alex Maurer. (2016) Reducing the occlusion rates of peripheral midlines. Our 5 year experience using BionectorTKO needle free connectors. Country Durham and Darlington NHS Foundation Trust.
- Rosenthal, V. D., Udwadia, F. E., Kumar, S., Poojary, A., Sankar, R., Orellano, P. W., Durgad, S., Thulasiraman, M., Bahirune, S., Kumbhar, S., & Patil, P. (2015). Clinical impact and cost-effectiveness of split-septum and single-use prefilled flushing device vs 3-way stopcock on central line–associated bloodstream infection rates in India: a randomized clinical trial conducted by the International Nosocomial Infection Control Consortium (INICC). American Journal of Infection Control, 43(10), 1040–1045. https://doi.org/10.1016/j.ajic.2015.05.042
- Carrillo, F. (2020). ¿Cómo evitar la oclusión del catéter? Entrevista a Victoria Armenteros. Campus Vygon. https://campusvygon.com/oclusion-victoria-armenteros/
- CDC. (2011). Guidelines for the Prevention of Intravascular Catheter-Related Infections (N.o 6). https://www.cdc.gov/hai/pdfs/bsi-guidelines-2011.pdf
- The Infusion Nurses Society. (2011). Infusion Nurses Standards of Practice. Practice Criteria A & B.
- Jarvis, W. R. (2010). Choosing the Best Design for Intravenous Needleless Connectors to Prevent Bloodstream Infections. Infection Control Today. https://www.infectioncontroltoday.com/view/choosing-best-design-intravenous-needleless-connectors-prevent-bloodstream
- H.P., Loveday, et al. epic3: national evidence-based guidelines for preventing healthcare-associated infections in NHS hospitals in England. January 2014, p. 86 Suppl 1:S1-70.
- J, Marschall, et al. Strategies to prevent central line-associated bloodstream infections in acute care hospitals: 2014 update. 2014 Jul;, p. 35(7):753-71.
- IF., Btaiche, et al. The effects of needleless connectors on catheter-related bloodstream infections. Am J Infect Control. May 2011 , p. 39(4):277-83.
- Pronovost, Peter, Needham, Dale e al., Sean Berenholtz et. An Intervention to Decrease Catheter-Related Bloodstream Infections in the ICU. The New England Journal of Medicine. 2006; 355:2725-2732, p. 355:2725-2732.
- O., Ronen, et al. A prospective clinical trial to assess peripheral venous catheter-related phlebitis using needleless connectors in a surgery department. American Journal of Infection Control. 2017 Oct 1, p. 45(10):1139-1142.
- https://www.gavecelt.it/nuovo/biblioteca/linee-guida-ins-2016-trad-italiana. www.GAVECELT.IT. [Online]
- Elli, Stefano, et al. In vitro evaluation of fluid reflux after flushing different types of needleless connectors. The Journal of Vascular Access. 2116, p. 17 (5): 429-434.
- https://www.cdc.gov/hai/pdfs/bsi-guidelines-2011.pdf. www.cdc.gov. [Online]
- www.arcs.sanita.fvg.it/it/aree-tematiche/rete-cure-sicure-fvg/programmi/prevenzione-e-controllo-delle-infezioni-correlate-all%27assistenza-%28ICA%29/bundle-per-la-prevenzione-delle-ICA/. www.arcs.sanita.fvg.it. [Online]
- http://www.siaarti.it/Ricerca/buone-pratiche-cliniche-SIAARTI-accessi-vascolari.aspx. www.SIAARTI.it. [Online]