La valutazione del corretto posizionamento della punta del catetere venoso centrale è uno degli argomenti cardine negli accessi vascolari.
Studi sperimentali hanno dimostrato che la tecnica intraprocedurale dell’ECG intracavitario è il metodo d’indagine migliore per la valutazione del corretto posizionamento della punta di un catetere venoso centrale.
Cos’è un catetere venoso centrale?
I cateteri venosi centrali (CVC) sono dispositivi venosi impiegati sia in pazienti adulti che pediatrici, al fine di somministrare qualsiasi tipo di terapia infusionale.
In particolare, gli impianti di CVC sono fortemente consigliati per:

Nell’ambito degli accessi venosi centrali in Italia vengono impiantati circa 610.689 cateteri venosi centrali (CVC) all’anno.
Tutte le principali Linee Guida Internazionali, come INS 2021 ed ESPEN 2009, raccomandano di controllare il corretto posizionamento della punta del catetere venoso centrale (CVC) al fine di evitare complicanze nel breve e lungo termine, sia durante che dopo la terapia somministrata.
Perché è importante valutare il corretto posizionamento della punta del catetere venoso centrale?
Il posizionamento ideale della punta del catetere venoso centrale (CVC) è la giunzione atrio-cavale (Figura 1, punto 6); questa posizione riduce il rischio di complicanze date dal malposizionamento del catetere venoso centrale all’1,5%.
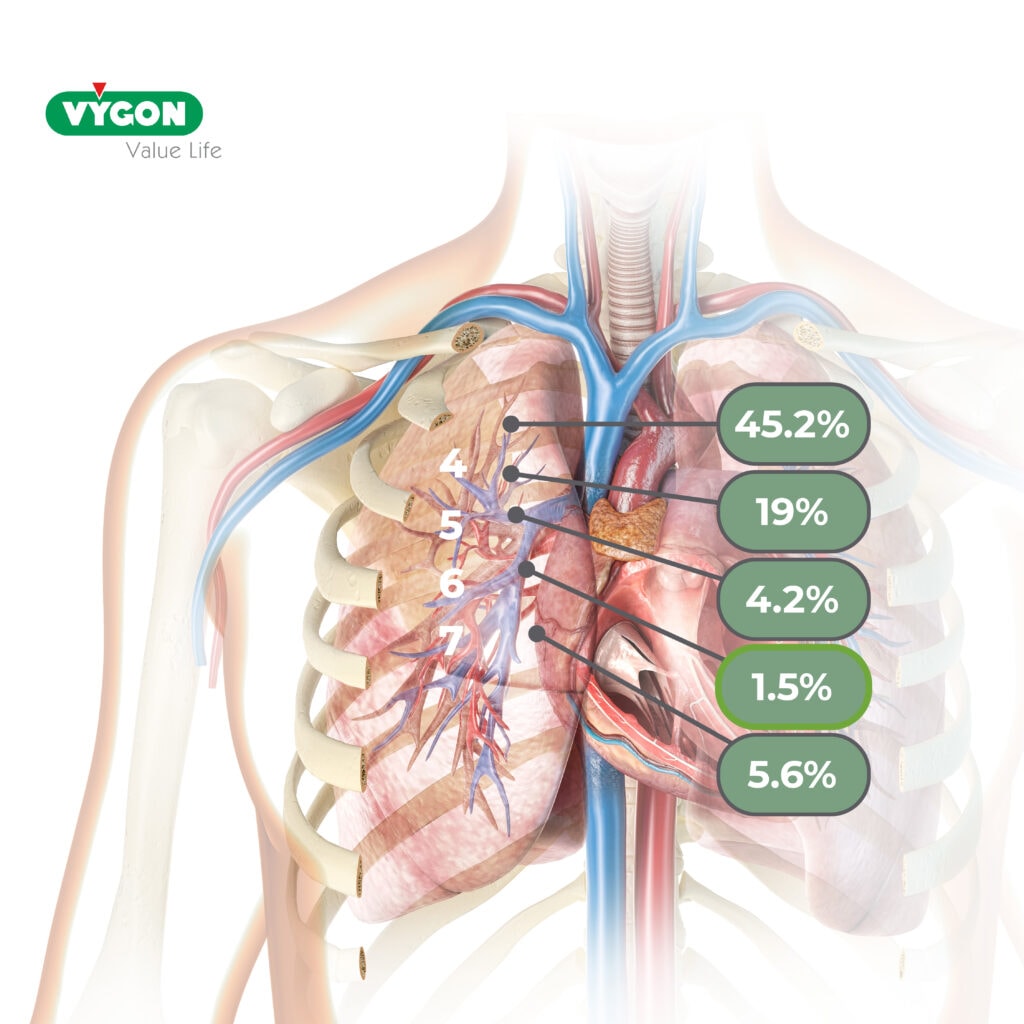
Figura 1. Collocazione ideale della punta del CVC
- CVC posizionati con la punta nella parte superiore della vena cava superiore o in anonima comportano un aumento del rischio di: trombosi, migrazione della punta, danno intimale, formazione di fibrina, erosione o perforazione del lume della vena.
- Se la punta del catetere venoso centrale fosse posizionata in atrio o in ventricolo si rischierebbero complicanze come: aritmie, danno alla tricuspide o alle pareti cardiache.
- Inoltre, nel caso di catetere corto, può verificarsi la Persistent Withdrawal Occlusion (PWO), ovvero un malfunzionamento del catetere caratterizzato dall’impossibilità di prelevare il sangue attraverso il dispositivo, mentre l’infusione continua ad essere praticabile. Questa condizione può essere causata da una malposizione della punta (punta a parete o dislocata in un piccolo ramo venoso), da sindrome da pinch-off, da trombosi venosa alla punta del catetere (tipicamente da malposizione), da occlusione “a valvola” del lume del catetere, da guaina fibroblastica, o in casi più estremi, dalla completa rottura del catetere.
Per queste ragioni, è fondamentale verificare il posizionamento della punta di un catetere venoso centrale.
Tecniche per la valutazione del corretto posizionamento della punta del catetere venoso centrale
La tecnica per il controllo del posizionamento della punta del catetere prende il nome di tip-location.
Le metodiche più utilizzate di tip-location sono: RX torace (post-procedurale) e ECG intracavitario (intra-procedurale). È possibile effettuare la tip-location anche attraverso ecocardiografia transtoracica con “bubble test”.
Questa tecnica consiste nel posizionare una sonda ecografica sul torace del paziente e infondere da una vena superficiale del braccio una soluzione composta da 9 cc di fisiologica e 1 cc d’aria, rapidamente mescolate in modo da creare piccolissime bolle che non hanno alcuna interferenza nell’organismo. Le bolle, attraverso la circolazione venosa, arrivano al cuore.
Con l’ecografo posizionato in modo da visualizzare l’atrio destro, ma dove non è possibile visualizzare la punta del catetere, la comparsa delle “bolle” nell’atrio entro 1 secondo dall’infusione va ad indicare che la punta è nel 1/3 inferiore della vena cava superiore.
È una tecnica complessa, ancora poco utilizzata e ha come principale svantaggio quello di avere una curva di apprendimento molto lenta; il vantaggio principale è che permette di effettuare la tip-location anche in tutte quelle situazioni in cui l’onda P non è visualizzabile e quindi l’ECG intracavitario non è utilizzabile.
La tecnica dell’RX torace è una tecnica di imaging che usa i raggi X e comporta una serie di svantaggi:

I reperi radiologici, usati per determinare la posizione della punta del catetere, possono non corrispondere ai reali reperi anatomici a causa di variazioni anatomiche fisiologiche o patologiche, o a causa di immagini non chiare o artefatti, portando così ad errori di interpretazione.
Inoltre, questa è una metodica soggettiva poiché dipende dalla valutazione di chi referta l’immagine; tale valutazione non solo è complessa, ma è anche dipendente dalle impostazioni del mezzo radiologico con cui viene fatta l’RX To race.
Infine, la corretta valutazione può essere limitata da condizioni di ingrandimento atriale o dalla presenza di varianti congenite atipiche.
Alla luce di ciò, l’utilizzo di una metodica che prevede l’impiego dell’ECG intracavitario per la verifica del corretto posizionamento di un CVC, confrontata con altre metodiche come RX torace o fluoroscopia, risulta essere la più efficace, oltre ad essere la tecnica raccomandata dalle Linee Guida Internazionali.
Introduzione alla tecnica dell’ECG intracavitario
L’ECG intracavitario è una tecnica che si basa sulle modificazioni morfologiche e di ampiezza che subisce l ’onda P. La registrazione elettrocardiografica, per rilevare tali modificazioni, viene eseguita utilizzando il catetere stesso come elemento di conduzione del segnale ECG mentre l’estremità distale del catetere si avvicina all’atrio destro del cuore. Si tratta di una metodica accurata, intraprocedurale, costo-efficace, in assenza di utilizzo di radiazioni ionizzanti.
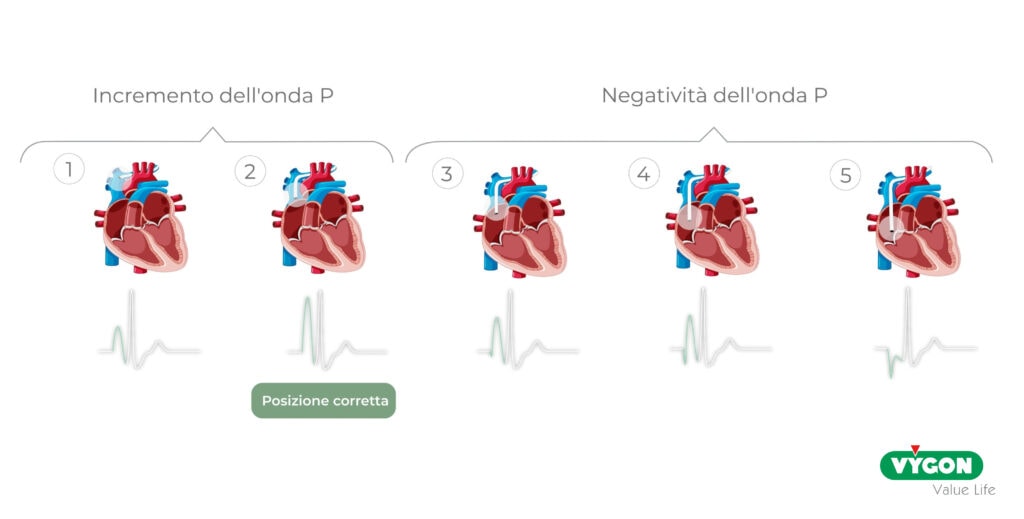
Il riferimento ECG è rappresentato dalla registrazione del progressivo aumento dell’onda P fino all’ottenimento dell’onda P massimale, in prossimità della cresta terminale cardiaca, che corrisponde alla giunzione atrio-cavale.
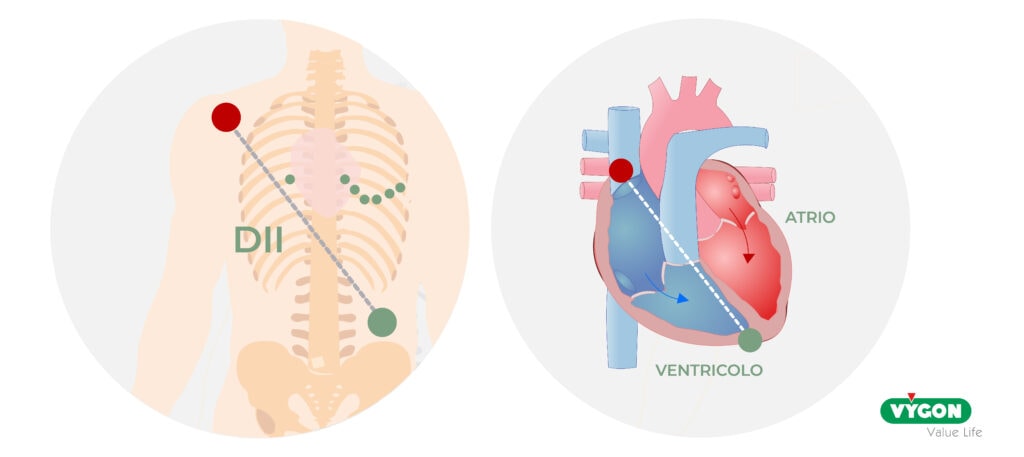
Per visualizzare tale aumento si utilizza la seconda derivazione periferica (DII), in quanto è parallela all’asse della depolarizzazione atriale, ottenendo così la massima evidenza dell’onda P.
Se rimpiazziamo l’elettrodo “rosso”, posto sulla spalla destra, con un elettrodo intracavitario in movimento verso l’atrio destro, la derivazione DII leggerà progressive modificazioni dell’onda P che ci consentiranno di localizzare la punta dell’elettrodo.
L’onda P può essere analizzata secondo i seguenti punti:
- a pochi cm dalla giunzione atrio-cavale, quando il catetere inizia a scendere nella vena cava superiore, si inizia a visualizzare un aumento dell’ampiezza dell’onda P del segnale intracavitario;
- l’onda P raggiungerà il suo massimo valore in corrispondenza della giunzione atrio-cavale;
- appena superata la giunzione atrio-cavale, l’onda P inizia a presentare componenti negative e a diminuire la sua ampiezza;
- diventa bifasica quando la punta del catetere si trova nell’atrio, aumentando la componente negativa;
- diventa completamente negativa in prossimità dell’atrio profondo o nel ventricolo.
Brevi cenni di storia dell’ECG intracavitario
La tecnica dell’ECG intracavitario è stata introdotta per la prima volta nel 1949 (Von Hellerstein, 1949) e venne utilizzata con successo in tutta Europa, soprattutto in Germania, a partire dagli anni ‘90, per il posizionamento dei cateteri venosi centrali.
Per validarne l’efficacia sono stati effettuati numerosi studi:
- In uno studio multicentrico, effettuato su pazienti adulti (Pittiruti et al., 2011), sono stati coinvolti 8 centri per un totale di 1440 pazienti. È stata presa in considerazione ogni tipologia di dispositivo per accesso venoso centrale e per la verifica del corretto posizionamento di ciascuno di essi sono stati fatti il controllo intraprocedurale con ECG intracavitario e il controllo post-procedurale con RX torace (poiché l’interpretazione RX di solito è soggettiva, è stato adottato un criterio radiologico oggettivo). Escludendo il fattore confondente ECG in posizione supina vs. Rx To race in ortostatismo, è risultata un’accuratezza de l 99 % tramite utilizzo di ECG intracavitario.
- In un altro studio multicentrico, su pazienti pediatrici (Rossetti, Pittiruti et al., 2014), sono stati coinvolti 6 centri, per un totale di 309 pazienti (età compresa tra 1 mese e 18 anni), a cui è stato posizionato ogni tipo di dispositivo per accesso venoso centrale (PICC, CVC breve termine, CVC lungo termine). Il posizionamento di ciascun catetere è stato verificato attraverso il metodo dell’ECG intracavitario intraprocedurale e con fluoroscopia o RX torace post-procedurale. Dal confronto è emerso che l’ECG intracavitario è un metodo sicuro ed accurato ancor più nel paziente pediatrico che nell’adulto.
- L’applicabilità e la fattibilità superano i l 99 %. Rispetto alla radiografia del torace ha il vantaggio di permettere un’accurata verifica intraprocedurale senza esposizione alle radiazioni.
Dispositivi per effettuare la metodica dell’ECG intracavitario
Per effettuare la tecnica dell’ECG intracavitario si può utilizzare un normale monitor ECG o un defibrillatore, che sono di più difficile lettura ed interpretazione, oppure dei monitor dedicati esistenti in commercio, che facilitano il compito di lettura del tracciato grazie a speciali filtri ed algoritmi che puliscono il segnale mettendo in evidenza l’andamento dell’onda P, che è la variabile più importante da considerare durante la tip-location.
Alcuni monitor dedicati presenti in commercio permettono di visualizzare contemporaneamente il tracciato superficiale e quello intracavitario. Questo è possibile utilizzando l’elettrodo giallo come elettrodo da connettere al catetere, che funge quindi da elettrodo intracavitario, e lasciando l’elettrodo rosso sul paziente. In tal modo avremo due tracciati e saranno entrambi letti sulla derivazione DII, ovvero quella di massima proiezione.
Questa visualizzazione ha il vantaggio di far apprezzare all’utilizzatore ogni minima variazione dell’onda P mano a mano che avanza con il catetere, avendo sempre sullo schermo il tracciato superficiale con cui confrontare l’onda P intracavitaria in ogni istante. Questo consente una facile interpretazione dell’andamento dell’onda P, anche per utilizzatori meno esperti nella lettura di tracciati ECG.
La tecnica dell’ECG intracavitario in pazienti affetti da fibrillazione atriale
La presenza di un ritmo irregolare associato all’assenza di una chiara onda P, deve far pensare all’aritmia di più frequente riscontro nella pratica quotidiana: la fibrillazione atriale (FA). Questa si definisce come attività elettrica caotica degli atri, che determina una inefficace contrazione delle pareti atriali ed una conseguente assenza dell’onda P chiara ed evidente, come si rileva nel tracciato di un paziente con ritmo sinusale.
La tecnica dell’ECG intracavitario risulta utilizzabile, in maniera semplice ed efficace, anche su pazienti affetti da fibrillazione atriale, tramite monitor dedicati che offrono diversi vantaggi nella lettura del tracciato. Infatti, in pazienti affetti da FA, dove l’onda P è assente, quelle che si vanno a valutare sono le onde F. Tali onde rappresentano la contrazione asincrona delle cellule dell’atrio, che non contraendosi più simultaneamente generano tante piccole onde.
Alcuni studi hanno confermato che la valutazione dell’andamento delle onde F in pazienti affetti da FA è paragonabile alla valutazione dell’andamento dell’onda P in pazienti con ritmo sinusale. Grazie a monitor dedicati, dotati di specifici algoritmi che riescono a mettere in evidenza le onde F, altrimenti difficilmente individuabili nei monitor tradizionali, si può effettuare la tip-location in maniera efficace tramite ECG intracavitario.
Tali monitor permettono anche all’operatore meno esperto di leggere e valutare correttamente l’andamento del catetere durante la tip location, permettendo quindi di effettuare un posizionamento con controllo intraprocedurale quasi nel 100% dei pazienti.
Questo metodo di misurazione è stato già applicato a centinaia di pazienti AFIB, dove il posizionamento accurato della punta del catetere è stato confermato attraverso il metodo a raggi X per validare il sistema.
Anche le Linee Guida Internazionali INS 2021 parlano di utilizzo sicuro ed efficiente della tecnica ECG per il posizionamento della punta del catetere in pazienti affetti da fibrillazione atriale, raccomandandone l’utilizzo; riportano, infatti:
“Recent prospective observational studies have demonstrated safety and efficiency of using ECG to confirm catheter tip position in patients with atrial fibrillation.”
(trad. “Recenti studi prospettici osservazionali hanno dimostrato la sicurezza e l’efficienza dell’uso dell’ECG per confermare la posizione della punta del catetere nei pazienti affetti da fibrillazione atriale.”).
Vantaggi dell’ECG intracavitario
Riassumendo, i vantaggi ECG intracavitario sono:
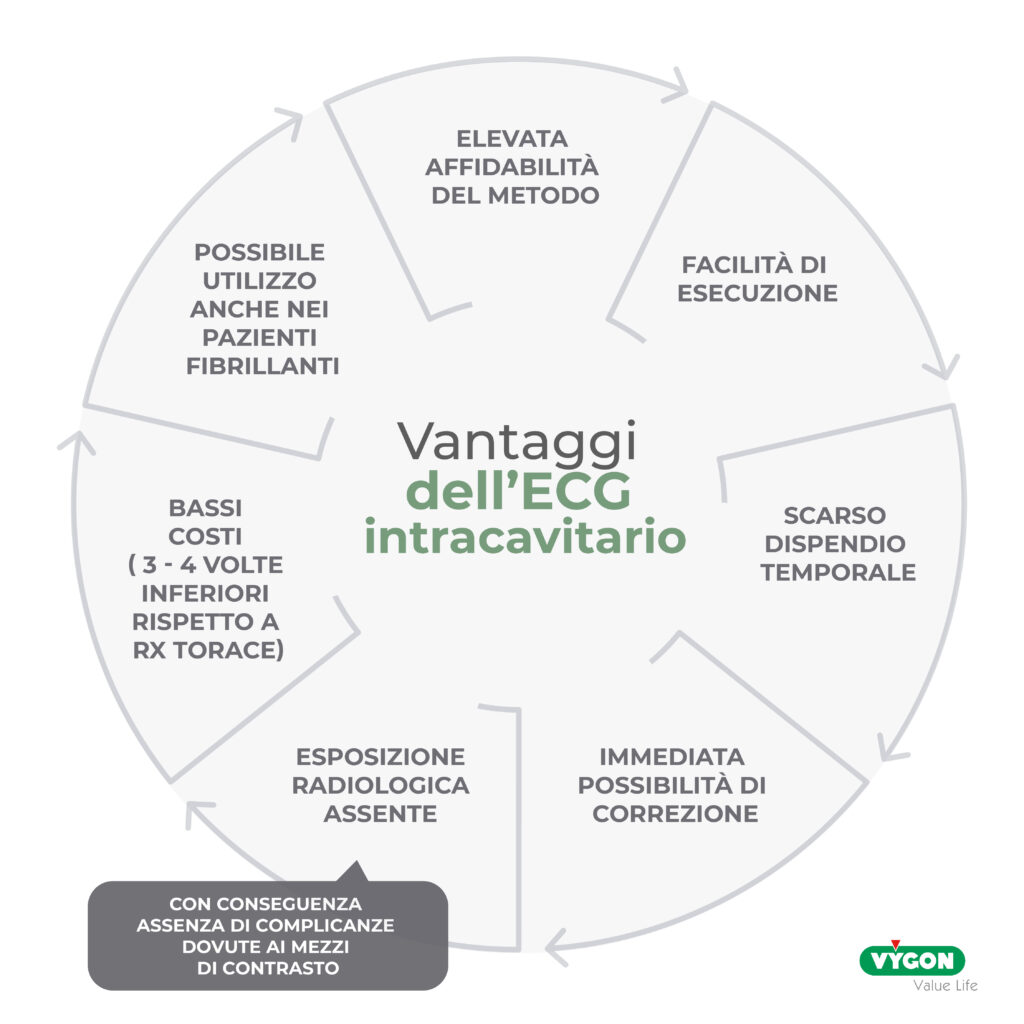
Le Buone pratiche cliniche SIAARTI raccomandano di limitare l’utilizzo della fluoroscopia alle situazioni in cui è realmente indispensabile (ad esempio nei casi in cui l ’ inserzione è particolarmente difficoltosa) poiché implica sempre un’esposizione a radiazioni ionizzanti. Inoltre, non è necessario ricorrere ad una radiografia del torace post-procedurale, se si è adottata una tecnica alternativa per la conferma della posizione appropriata della punta.
Nel 2009 -2010, l’ECG intracavitario è stato inserito all’ interno del CICC-PICC Insertion Bundle ed è stato denominato come “X- Ray free” Insertion Bundle; anche il protocollo ISALT2 messo appunto dal GaVeCeLT consiglia l’utilizzo della tecnica dell’ECG intracavitario per verificare il corretto posizionamento della punta di un catetere venoso centrale.
La tecnica intraprocedurale dell’ECG intracavitario è il metodo d’indagine migliore al momento, per la valutazione del corretto posizionamento della punta di un catetere venoso centrale, costo-efficace, semplice ed intuitivo, applicabile su quasi la totalità dei pazienti. È fondamentale che tale tecnica venga ampiamente diffusa, così da venire adottata il più possibile nell’ambito degli accessi vascolari.
PRODOTTI CORRELATI
Bibliografia
Linee guida INS, 2021
Buone pratiche cliniche SIAARTI, LE BUONE PRATICHE PER GLI ACCESSI VASCOLARI, Accessi vascolari – versione 1.2 Cerotto V, Vailati D, Montrucchio G, Capozzoli G, Brazzi L, Gori F., Pubblicato il 18/10/2018
The intracavitary ECG method for positioning the tip of central venous catheters: results of an Italian multicenter study, Pittiruti et al., J Vasc. Access, 2011
Il metodo dell’ECG intracavitario come nuovo standard per la verifica intraprocedurale della posizione dell’accesso venoso centrale, Antonio La Greca, Dip.to Scienze Chirurgiche, POLICLINICO “A. GEMELLI” – ROMA, 20092010
The electrocardiographic method for positioning the tip of central venous catheters, Pittiruti M., Java, 2011
A modified intracavitary electrocardiographic method for detecting the location of the tip of central venous catheters in atrial fibrillation patients”, Maria Calabrese, Mauro Pittiruti, et al., J. Vasc. Access, 2018