Il concetto di ventilazione meccanica non invasiva (NIV) si riferisce alla capacità di fornire un supporto ventilatorio attraverso le vie aeree superiori del paziente, utilizzando maschere o altri devices. La tecnica si distingue da quelle che bypassano le vie aeree, attraverso il posizionamento di un tubo tracheale, maschera laringea, o tracheotomia e che, pertanto, sono considerate invasive.
DALLA VENTILAZIONE MECCANICA ALLA CPAP
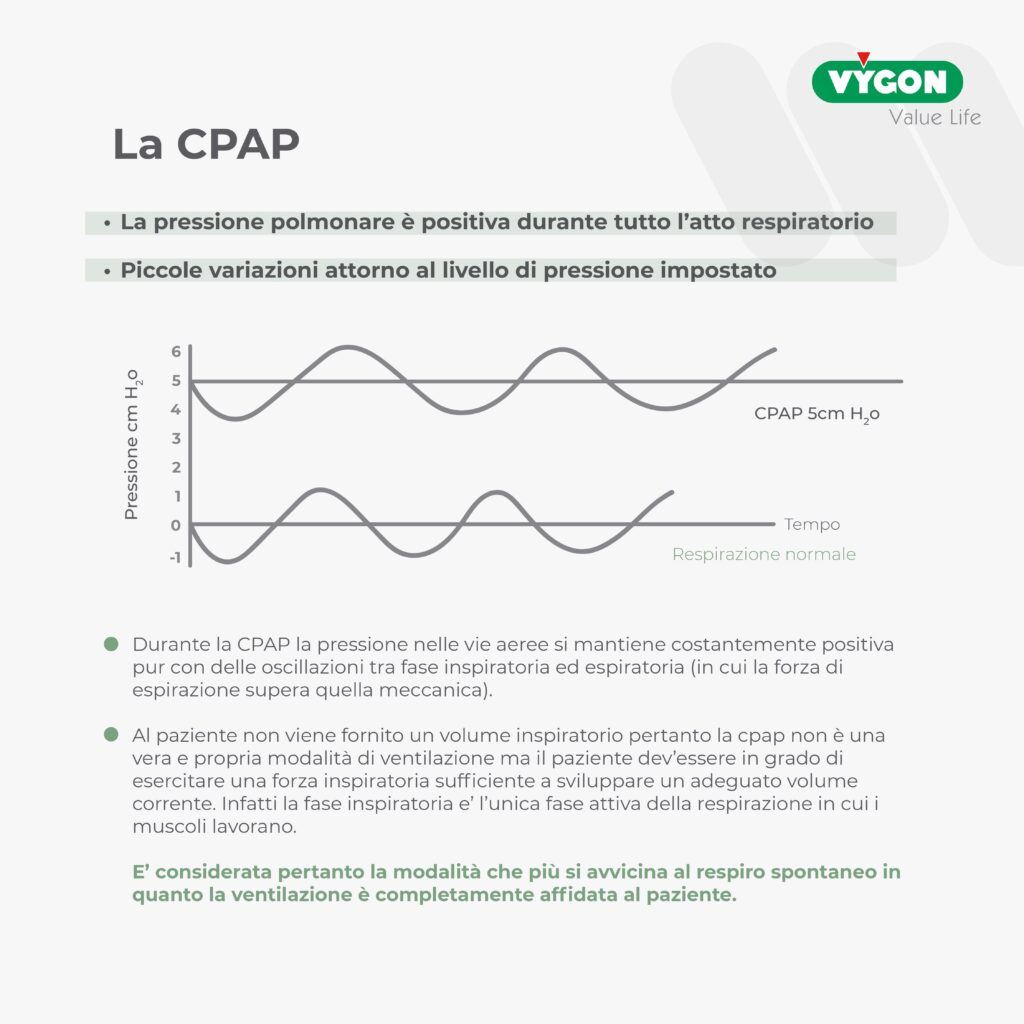
I ventilatori polmonari sono apparecchiature sofisticate che permettono di fornire diverse modalità ventilatorie per il paziente. Anche l’applicazione di una pressione positiva alle vie aeree (CPAP), se implementata con un ventilatore meccanico, comporta l’inevitabile interazione macchina/paziente nelle diverse fasi dell’atto respiratorio.
Tale interazione macchina/paziente, utilissima in metodiche ventilatorie complesse, può non esserlo dal punto di vista di rendimento globale, in una modalità semplice come la CPAP.
Questo è facilmente intuibile quando si considera ad esempio la necessità di attivare un trigger inspiratorio o di ciclare alla fase espiratoria.
Il trigger (= grilletto) rappresenta un sistema di comunicazione tra paziente e ventilatore, è quel segnale che se viene rilevato dal ventilatore dà inizio alla fase inspiratoria o alla fase espiratoria. È quindi lo strumento utile a sincronizzare il ciclaggio del ventilatore alle richieste del paziente. Il trigger inspiratorio è il segnale che dà inizio alla fase inspiratoria mentre quello espiratorio dà inizio alla fase espiratoria.
L’utilizzo di un ventilatore polmonare per l’applicazione di una pressione positiva alle vie aree comporta inevitabilmente un lavoro respiratorio aggiuntivo a carico del paziente (per raggiungere la soglia dei trigger e consentire quindi l’apertura e chiusura delle valvole inspiratoria ed espiratoria).
In modalità CPAP non è essenziale che la macchina riconosca momento per momento in quale fase dell’atto respiratorio ci troviamo, ma inevitabilmente ciò succede per come sono concepiti e strutturati i ventilatori. Altro problema che può presentarsi in modalità CPAP con i ventilatori è che la macchina non sia in grado di adeguare istantaneamente il flusso di miscela al paziente se questo presenta elevate esigenze ventilatorie, alti flussi inspiratori (paziente acuto): si realizza pertanto una sorta di ritardo nell’erogazione del flusso che potrebbe portare ad una caduta di pressione all’interno delle vie aeree in fase inspiratoria.
Rispetto ai ventilatori tradizionali esistono in commercio dispositivi più semplici, progettati per erogare solo la CPAP, che non hanno il problema del trigger-ciclaggio.
Per il momento ci riferiremo solo ai casi in cui il supporto ventilatorio non invasivo avviene attraverso l’impiego di una maschera o un casco, e quindi non di quelli detti “sistemi ad alto flusso attraverso cannule nasali” (HFNC). Questi sistemi HFNC non realizzano una vera e propria Cpap, ma garantiscono solo un effetto PEEP (pressione positiva di fine espirazione), che non arriva ad essere superiore a 5 cmH20, e quindi non copre la maggior parte delle patologie respiratorie soprattutto quelle della fase acuta.
Leggi l’articolo correlato:
VENTILAZIONE MECCANICA NON INVASIVA NIV: COS’È UN SISTEMA CPAP? VANTAGGI ED INDICAZIONI CLINICHE
Sistemi ad alto flusso con generatore di tipo Venturi
Un sistema Venturi è un sistema che permette di velocizzare il flusso del gas, costringendolo in un tubo a forma di cono. Nella restrizione del condotto il gas aumenta la sua velocità e riduce la sua pressione, producendo un vuoto parziale. Quando il gas lascia la strozzatura, la sua pressione aumenta di nuovo al livello dell’ambiente o del tubo.
Se noi quindi pratichiamo una finestra verso l’esterno del condotto, in questa sezione molto stretta dove si sarà generata una bassa pressione del gas, l’aria ambiente verrà richiamata all’interno del condotto per gradiente pressorio (da pressione maggiore a pressione minore). Il risultato finale all’uscita del condotto è una miscela del gas già presente all’interno del condotto (ad esempio ossigeno) con l’aria ambiente: tale miscela avrà una velocità di flusso ed una portata (flusso nell’unità di tempo) molto elevata.
In un sistema di questo tipo con ossigeno come gas sorgente, immesso all’interno del “Venturimetro” e con l’aria ambiente richiamata per gradiente dall’esterno, la FiO2 (frazione inspirata di ossigeno) erogata al paziente dipende direttamente dalla miscela del gas generata, che a sua volta dipende da quanta aria ambiente è entrata nel condotto dalla finestra. Se servono elevate FiO2 (quindi un’alta concentrazione di ossigeno nel gas globale) dovrà essere chiusa la finestra di richiamo di aria ambiente con conseguente basso flusso globale di miscela al paziente, viceversa se servono basse FiO2 (quindi una bassa concentrazione di ossigeno nel gas globale) la finestra che richiama aria ambiente sarà molto aperta con conseguenti elevati flussi di miscela al paziente.
La regolazione della FiO2 può avvenire anche mantenendo costante l’apertura della finestra ambiente e variando il flusso del gas sorgente: un flusso maggiore in ingresso comporterà una caduta di pressione maggiore e quindi entrerà più aria ambiente dalla finestra, con risultato una FiO2 minore; mentre, viceversa, un flusso minore in ingresso avrà come risultato un minore ingresso di aria ambiente e quindi una FiO2 maggiore.
Nel sistema Venturi in definitiva il flusso viene convogliato all’interno di un circuito chiuso e garantisce la pressione desiderata, durante le fasi del respiro, grazie ad una valvola pre-tarata a molla, che verrà scelta in base alla problematica respiratoria del paziente.
Per garantire il funzionamento del sistema e quindi che la pressione sia eguale in fase inspiratoria ed espiratoria, dovrà essere sempre presente un flusso in uscita nelle due fasi del respiro o, in altri termini, deve esser possibile l’eliminazione all’esterno del circuito del flusso in eccesso, tramite la finestra di apertura verso l’esterno del condotto e, quindi, l’aria ambiente.
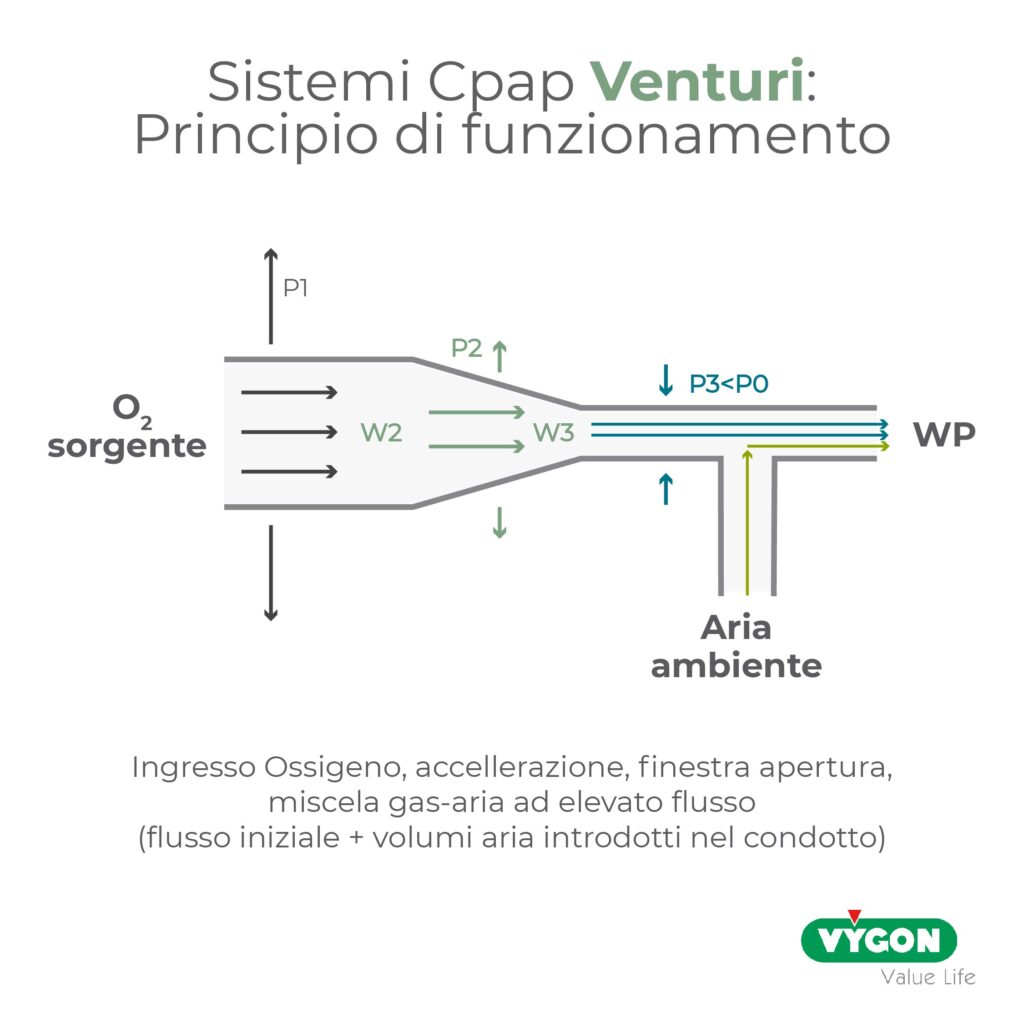
Se questo è sempre presente in fase espiratoria, laddove il paziente espira contro il flusso erogato dalla macchina, ciò non è scontato in fase inspiratoria, quando il paziente richiama il flusso erogato dalla macchina: qualora infatti le esigenze ventilatorie del paziente ed il flusso inspiratorio risultassero particolarmente elevati potrebbe accadere che tutto il flusso erogato dalla macchina venga utilizzato dal paziente, non vi sarebbe quindi flusso in eccesso in grado di aprire la valvola di sfogo: ciò si traduce in un calo pressorio durante la fase inspiratoria.
Alla luce di queste considerazioni è chiaro che con questi dispositivi è critica la regolazione del flusso:
- deve risultare sempre elevato e, come detto, in eccesso rispetto alle necessità inspiratorie del paziente
- ciò comporta però un maggiore ingresso di aria ambiente e quindi FiO2 limitate.
Per questo, è consigliabile iniziare il trattamento con il regolatore del flusso aperto al massimo e il regolatore della FiO2 al minimo: in queste condizioni queste macchine, a seconda del modello, erogano un flusso massimo superiore ai 100 L/min (sino a circa 140 L/min) e una FiO2 minima del 28-33%.
I sistemi di tipo Venturi di prima generazione prevedevano un corpo macchina nel quale era contenuto il generatore di flusso al quale erano abbinati materiali monouso/monopaziente (tubo, valvola, maschera): ultimamente sistemi più moderni sono stati confezionati in kit pronti all’uso in cui anche il generatore di flusso è disposable.
Restano in ogni caso sistemi ad alto flusso chiusi, che permettono di avere concentrazioni elevate di ossigeno, con FiO2 limitate raramente sopra il 50%, per il rischio di ridurre l’entità del flusso.
Sistema ad alto flusso con generatore di pressione
È un sistema in cui non vi è la necessità di un generatore esterno costituito da un vero e proprio corpo macchina, ma la pressione positiva continua viene garantita facendo collidere l’ossigeno all’interno di micro-canali in un piccolo cilindro cavo aperto verso l’aria ambiente. Sfruttando l’effetto turbolenza, creando una sorta di valvola virtuale, viene generata una CPAP a FiO2 compresa tra 60 e 90%, in dipendenza della ventilazione-minuto del paziente. I livelli di CPAP sono regolati dall’entità del flusso di ossigeno che alimenta i canalicoli.
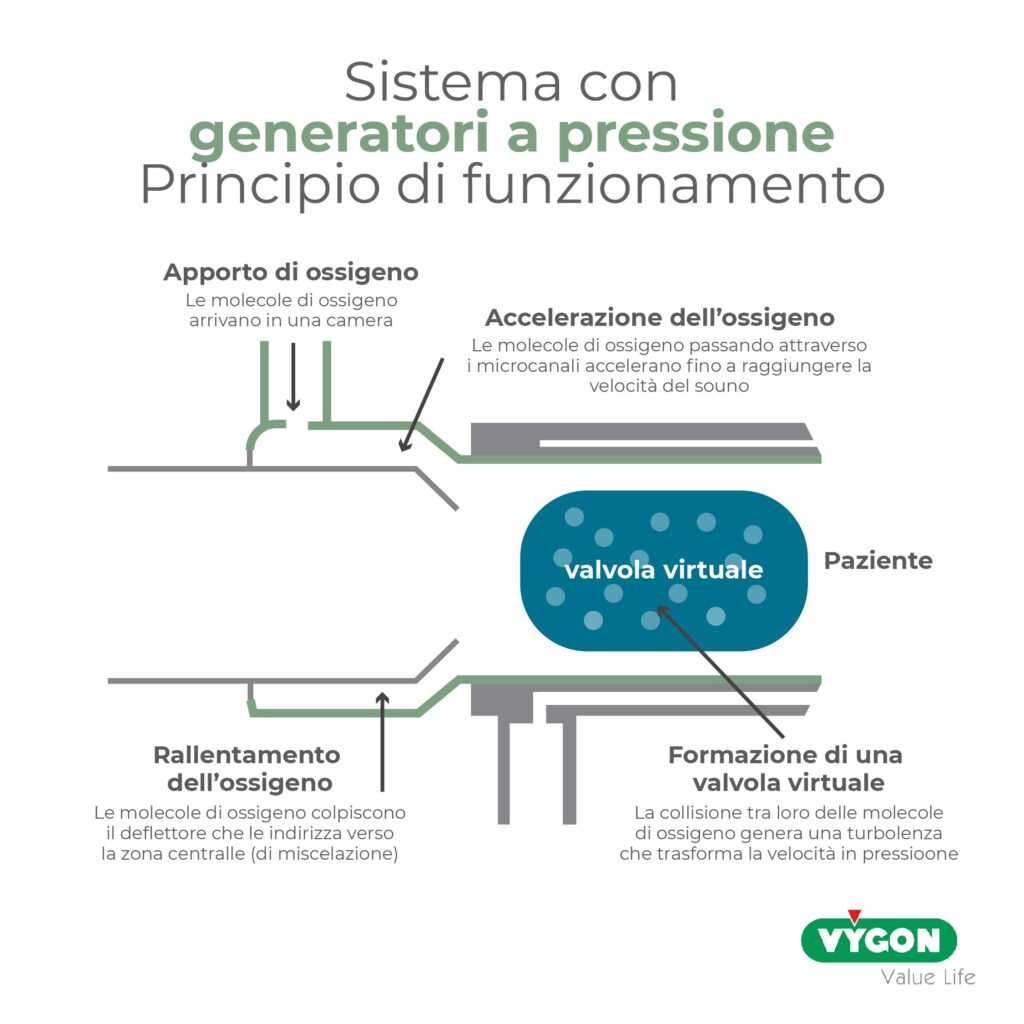
Costituisce pertanto un sistema ad alto flusso come quelli Venturi sopra descritti, ma è un sistema aperto e non è limitato a pressioni statiche o predeterminate dal fabbricante, consentendo di raggiungere il valore efficace e confortevole per il paziente gradualmente (periodo di adattabilità).
In tabella le principali differenze rispetto ai sistemi con generatore di tipo Venturi.

I sistemi CPAP ad alto flusso permettono non solo di somministrare ossigeno, ma di farlo nelle migliori condizioni possibili, ovvero ad alveoli aperti, grazie alla generazione di una pressione sovra-atmosferica.
Per tale motivo i sistemi CPAP ad alto flusso, laddove l’ossigenoterapia convenzionale e le HFNC non riescano ad essere efficaci, costituiscono la scelta ottimale, soprattutto nella gestione delle patologie acute. Questo perché i sistemi di ossigenoterapia convenzionale risentono del pattern respiratorio e non mantenendo la FiO2 stabile, costituiscono sistemi a bassa performance, anche detti a prestazione variabile.
I sistemi CPAP ad alto flusso, sia quelli tipo Venturi che quelli a generatore di pressione, detti a prestazione fissa, hanno la capacità di mantenere una FiO2 stabile e quindi hanno maggiori performance. Il flusso elevato e continuo assicura poi un adeguato ‘lavaggio’ dei gas respirati (Rebreathing CO2), evitando un aumento pericoloso della CO2.
PRODOTTI CORRELATI
Bibliografia
- Templier F., et al. ‘Boussignac continuous positive airway pressure system: practical use in a prehospital medical care unit’. 2003. Eur J Emerg Med 10(2): 87-93.
- Moritz ‘Boussignac continuos positive airway pressure device in the emergency care of acute cardiogenic pulmonary oedema : a randomized pilot study.’ Eur J Emerg 2003; 10:204-08
- Groff ’Utilizzo della Cpap nel DEA: confronto tra due diversi sistemi’ Emegency care Journ 2006 (1) 30-37
- Wong D., et al. ‘A comparison between the Boussignac continuous positive airway pressure mask and the venturi mask in terms of improvement in the Pa02/FiO2 ratio in morbidly obese patients undergoing bariatric surgery.’ 2011. Can J Anesth. 58 (6) : 532-539.
- Templier ‘Laboratory testing measurement of FiO2 delivered by Boussignac Cpap System with an input of 100% ‘; Ann Fr Anesth Reanim 2003 ;22: 103-107
- Brochard L. ‘Testing the Boussignac Cpap system on an active bench model simulating spontaneous ventilation and comparising efficacy and resistive properties to the other Cpap systems. Lab Univ.Geneva
- Lari F. Italian Journal of Medicine 2015;Quaderni volume 3:411-416
- Lapichino G.,et al. ‘Non invasive Cpap with face mask :comparision among new air-entrainment masks and Boussignac valve’ ; Resp.Care 2013 vol.58 n.2
- Arnaud W. ‘Aerosol delivery and humidification with the Boussignac continuous positive airway pressure Resp.Care Oct.2011