Per affrontare un’operazione il paziente deve necessariamente essere sottoposto ad un’anestesia che serve a bloccare il dolore ed a proteggere l’organismo dall’aggressione chirurgica.
La sicurezza dell’anestesia moderna deriva dai progressi farmacologici e tecnologici e dalla particolare preparazione dell’anestesista.
Essenzialmente ci sono due tipi di anestesia: l’anestesia generale mediante la quale il corpo intero è anestetizzato e l’anestesia loco-regionale con la quale solo una parte o un’intera regione del corpo viene anestetizzata. Dopo l’esame dello stato di salute del paziente e del tipo di intervento chirurgico, l’anestesista sceglie il tipo di anestesia che possa dare al paziente maggiori vantaggi e minimi rischi.
Anatomia
Il sistema nervoso è l’insieme degli organi e delle strutture che permettono di trasmettere segnali tra le diverse parti del corpo e di coordinare le sue azioni e le sue funzioni volontarie e involontarie, sia fisiche che psicologiche.
Il sistema nervoso è formato dal cervello, dal midollo spinale, dagli organi di senso e da tutti i nervi che mettono in comunicazione questi organi con il resto del corpo. Al suo interno è possibile distinguere un sistema nervoso centrale e un sistema nervoso periferico, a loro volta suddivisibili in più componenti, ognuno dotato di una funzione specifica.
Il sistema nervoso centrale (SNC) è formato dal cervello e dal midollo spinale. In un adulto il primo contiene circa cento miliardi di cellule nervose (i neuroni) e un numero ancora più elevato di cellule che svolgono funzioni di supporto (note con il nome di glia). Localizzato all’interno della scatola cranica, è formato da due emisferi uniti fra loro ed è in continuità diretta con il midollo spinale, che invece è una struttura cilindrica che scorre all’interno della colonna vertebrale.

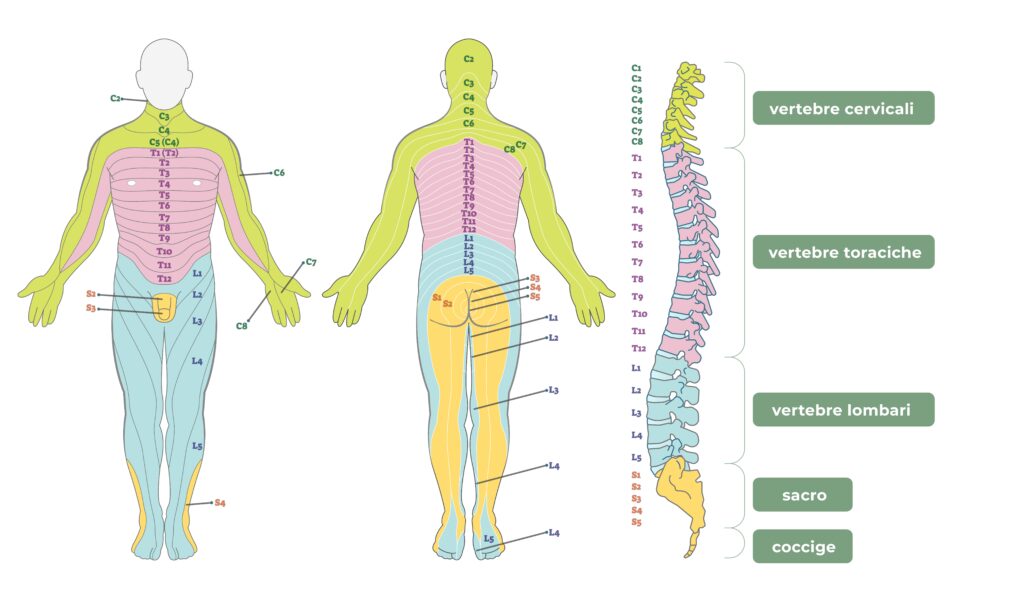
Le membrane del sistema nervoso centrale formano 3 strati: la Pia Madre (interna), l’Aracnoide (intermedia) e la Dura Madre (esterna). La Dura Madre è una membrana sottile e resistente accoppiata tra le ossa del cranio e la prima vertebra all’ingresso del canale rachidiano. Nel resto del canale rachidiano la Dura Madre è separata dal legamento giallo che riveste la parete interna del canale rachidiano da un piccolo spazio chiamato spazio epidurale. L’Aracnoide è la membrana intermedia composta di 2 strati: uno strato è incollato alla Pia Madre, il secondo si unisce alla Dura Madre lasciando un piccolo spazio nel mezzo, lo spazio subaracnoideo dove circola il liquido cerebrospinale (CSF). La Pia Madre è una sottile membrana in diretto contatto con gli organi del Sistema Nervoso Centrale. Il liquido cerebrospinale che bagna gli organi del SNC (e protegge il tessuto nervoso) viene secreto dal plesso coroide che ha origine nel cervello a livello della Pia Madre. Un adulto possiede circa dai 120 ai 150 cc di CSF.
Anestesia Generale
L’anestesia generale è attualmente ancora il tipo di anestesia più usato per la maggior parte degli interventi che richiedono l’incoscienza del paziente, il rilasciamento muscolare prolungato e per gli interventi in cui è impossibile usare l’anestesia locale. Durante anestesia generale tutto il corpo e soprattutto il cervello è addormentato ed il paziente non sente nulla e non ricorda nulla dell’operazione.
L’anestesia generale può essere somministrata mediante iniezioni endovenose o attraverso un tubo messo nella trachea, se l’anestetico è gassoso, oppure per entrambe le vie.
Sebbene l’anestesia moderna sia diventata molto sicura e vengano prese tutte le precauzioni del caso, durante l’operazione possono sopravvenire delle complicazioni, come in tutti gli atti medici. I rischi anestesiologici si suddividono in effetti secondari e complicazioni.
- Gli effetti secondari sono gli effetti indesiderati di un farmaco o di un trattamento (ad esempio nausea, vomito, mal di gola), che spesso possono essere previsti, ma alcuni sono inevitabili. È importante sottolineare qui che quasi tutti i trattamenti hanno degli effetti secondari. Questi effetti sgradevoli non durano generalmente molto, certi spariscono spontaneamente, ma altri devono essere trattati.
In seguito, una lista degli effetti secondari possibili e della loro frequenza:

Nonostante gli enormi progressi in termini di sicurezza degli ultimi anni, il paziente è comunque esposto ad alcune complicazioni più o meno gravi associate all’utilizzo degli anestetici generali; si tratta di eventi rari, che si verificano in meno di 1 caso ogni 10.000. La morte a causa dell’anestesia generale è rara e si stima che sia pari a circa 1 su 150.000 pazienti (0.0007%).
Anestesia loco-regionale
L’anestesia loco-regionale consiste invece nel mettere in contatto con le fibre nervose un agente anestetico in grado di bloccare la conduzione dell’impulso nervoso in un modo specifico, temporaneo e reversibile. Il livello in cui il blocco si verifica indica che tipo di anestesia loco-regionale venga effettuata:
- Radici nervose: ANESTESIA EPIDURALE E SPINALE
- Tronchi nervosi: PLESSICA E BLOCCHI DEI NERVI PERIFERICI
- Terminazioni nervose: ANESTESIA LOCALE
L’anestesia è limitata a un’area neurologica più o meno estesa, iniettando un anestetico locale vicino al nervo (o ai nervi) che innerva un particolare territorio.
L’anestesia epidurale, per esempio, viene eseguita iniettando l’anestetico nello spazio epidurale. Questo provoca un’interruzione nel passaggio di informazioni tra i nervi e il talamo. Prevede concentrazioni di farmaco elevate che consentono di operare tenendo sveglio il paziente, in respiro spontaneo, ma con annullate funzioni motorie e sensoriali.

Il paziente viene sistemato in una posizione che favorisca il raggiungimento dello spazio epidurale:
- Seduto con la schiena piegata in avanti
- Disteso sul fianco in “posizione fetale”.
Dopo la sterilizzazione della cute nel punto di iniezione, viene inserito un ago attraverso il quale vengono infusi i farmaci antidolorifici e anestetici. L’anestesia epidurale si esegue iniettando dei farmaci anestetici all’interno dello spazio epidurale, una zona di alcuni millimetri di spessore (tra i 3 e i 6) che si trova all’interno della colonna vertebrale e che corre per tutta la sua lunghezza.
Più precisamente lo spazio epidurale si trova fra il legamento giallo e la dura madre ed è costituito da tessuto adiposo e vasi sanguigni. Quando si effettua un’anestesia epidurale, lo spazio epidurale viene identificato tramite una perdita di resistenza che viene percepita dall’anestesista mentre attraversa i tessuti.
Esistono diverse modalità di somministrazione dell’anestesia epidurale:
- Iniezione single shot attraverso un ago
- Iniezioni ripetute attraverso un catetere
- Utilizzo del catetere per analgesia post-operatoria o per l’analgesia durante il travaglio
Le indicazione per l’anestesia epidurale sono principalmente gli interventi chirurgici a torace e addome, vascolari, urologici, ortopedici ed anche in specifiche condizioni di cardiochirurgia, per taglio cesareo, parto naturale, per ridurre o eliminare la percezione del dolore e per il suo effetto analgesico a seguito di alcuni interventi chirurgici.
PROSPETTIVE DI MIGLIORAMENTO DELLE PROCEDURE ATTUALI
L’anestesia epidurale presenta molteplici vantaggi se paragonata all’anestesia generale. Viene infatti anestetizzata solo la zona del corpo interessata dall’intervento, e non è richiesta l’intubazione del paziente per assistere la respirazione.
Per l’anestesia epidurale vengono generalmente utilizzati due o tre farmaci, molti di più invece sono quelli utilizzati per un’anestesia generale. Nausea e vomito sono rari dopo un’anestesia epidurale e il paziente percepisce un dolore minimo dopo l’intervento perché l’effetto anestetico finisce lentamente.
L’anestesia generale è inoltre una tecnica molto costosa e richiede lunghi tempi di preparazione e di recupero del paziente. Dopo un intervento in anestesia epidurale, infatti, il paziente è subito in grado di parlare, avendo mantenuto il suo stato di coscienza, e può recuperare in breve tempo anche la capacità di camminare.
Molti studi si sono occupati di paragonare l’outcome di pazienti sottoposti ad anestesia generale ed epidurale durante diverse tipologie di interventi e patologie. Quello che risulta chiaro è come l’anestesia epidurale favorisca una diminuzione della perdita di sangue con minori esigenze trasfusionali. Inoltre, l’analgesia epidurale prolungata nel periodo postoperatorio, oltre ad altre misure tromboprofilattiche appropriate, dovrebbe essere di valore nei pazienti sottoposti ad operazioni associate ad un alto rischio di complicanze tromboemboliche.
PRODOTTI CORRELATI
BIBLIOGRAFIA
- Capozzoli Giuseppe, Rigo Vittorio, Bartoloni Alberto, Castellano Giuseppe – Le anestesie plessiche degli arti con elettroneurostimolatore – 2003/01/01
- Tognu’ Andrea – Blocchi nervosi ecoguidati – Sonoanatomia di base e avanzata – 2018 3. Cozowicz C, Poeran J, Zubizarreta N, et al – Trends in the Use of Regional Anesthesia: Neuraxial and Peripheral Nerve Blocks – Regional Anesthesia & Pain Medicine 2016;41:43-49 4. Liu, Spencer S.; Strodtbeck, Wyndam M.; Richman, Jeffrey M.; Wu, Christopher L – A Comparison of Regional Versus General Anesthesia for Ambulatory Anesthesia: A Meta-Analysis of Randomized Controlled Trials – Anesthesia & Analgesia: December 2005 – Volume 101 – Issue 6 – p 1634-1642 doi: 10.1213/01.ANE.0000180829.70036.4F)
- X. Capdevila and Chr. Dadure – Perioperative management for one day hospital admission : regional anesthesia is better than general anesthesia – Acta Anaesth. Belg., Suppl., 2004, 55, 00-00
- Andrea Ferri, Andrea Varazzani, Adriana Valente, Giuseppe Pedrazzi, Bernardo Bianchi, Silvano Ferrari, Enrico Sesenna – Perioperative pain management after fibular free flap harvesting for head and neck reconstruction using mini catheters to inject local anesthetic: A pilot study – Microsurgery; 24.06.2017
- Modig J, Borg T, Karlström G, Maripuu E, Sahlstedt B. Thromboembolism after total hip replacement: role of epidural and general anesthesia. Anesthesia and Analgesia. 1983 Feb;62(2):174-180.