ANESTESIA LOCO-REGIONALE
L’anestesia loco-regionale consiste nel mettere in contatto con le fibre nervose un agente anestetico in grado di bloccare la conduzione dell’impulso nervoso in un modo specifico, temporaneo e reversibile.
L’anestesia è limitata a un’area neurologica più o meno estesa, iniettando un anestetico locale vicino al nervo (o ai nervi) che innerva un particolare territorio. Quando l’operazione lo permette, per tipologia e zona del corpo interessata, è ottimale scegliere la tecnica meno invasiva da tutti i punti di vista.

TECNICHE
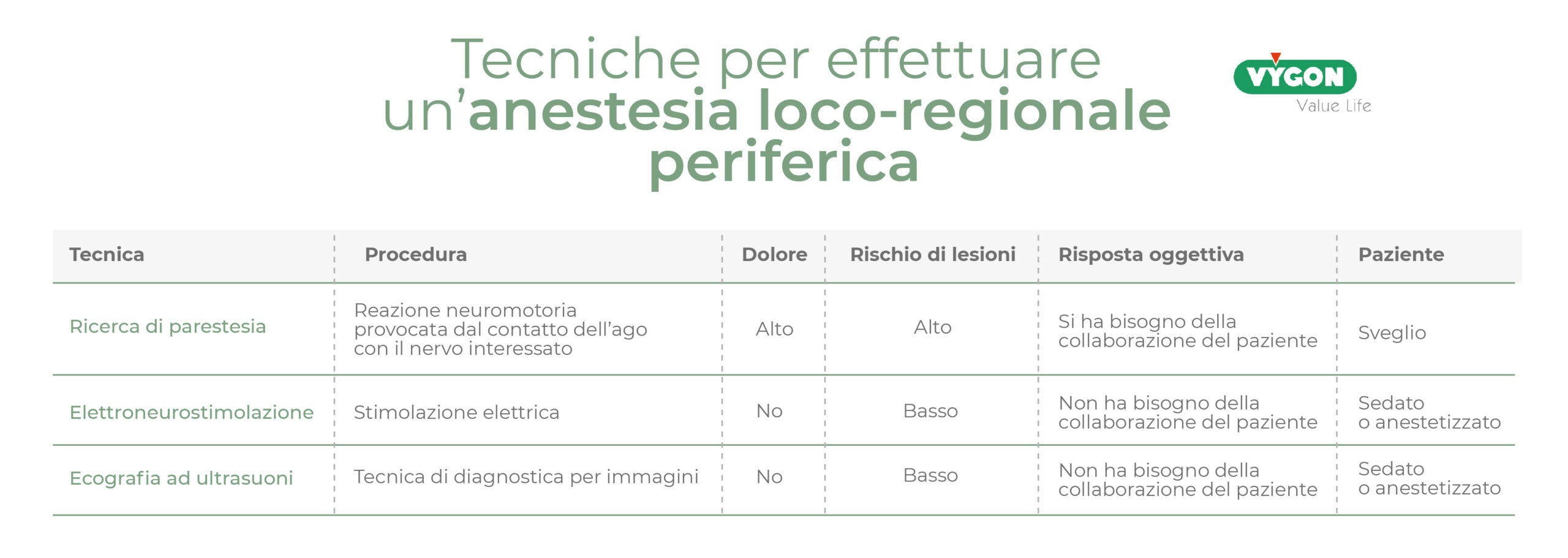
Esistono 3 tecniche per effettuare un’anestesia loco-regionale periferica:
1. Ricerca di parestesia
2. Elettroneurostimolazione
3. Ecografia ad ultrasuoni
1. RICERCA DI PARESTESIA
La parestesia è una reazione neuromotoria provocata dal contatto dell’ago con il nervo interessato. È una tecnica che non viene più utilizzata, in quanto molto dolorosa e in molti casi senza successo. Consiste nella ricerca di parestesie con l’ago a contatto con il nervo, l’anestesista porta l’ago direttamente in contatto con il nervo, che è doloroso per il paziente e può causare traumi ai nervi. Con questa tecnica, i pazienti devono collaborare, spiegando al medico ciò che sentono.
Non è quindi adatto per bambini, pazienti ansiosi, depressi, disabili mentali, persone affette da gravi lesioni e non sarebbe in grado di fare la differenza tra il dolore causato dalla lesione o dall’ago. Il training di questa tecnica è molto spiacevole per l’anestesista e gli insuccessi sono frequenti.

2. ELETTRONEUROSTIMOLAZIONE (ENS)
L’ENS (elettroneurostimolazione) permette un progressivo avvicinamento dell’ago alla struttura nervosa per iniettare la soluzione anestetica il più vicino possibile al nervo senza toccarlo. L’ENS si basa quindi sulla possibilità di applicare attraverso l’ago in modo mirato ed in stretta vicinanza alla fibra nervosa una serie di stimoli elettrici che, provocando una contrazione muscolare, consentono di identificare le strutture nervose stimolate e quindi la vicinanza dell’ago ad esse.
I nervi possiedono due tipi di fibre: fibre sensitive e fibre motorie:
- Le fibre motorie sono più grandi rispetto alle fibre sensitive, hanno bisogno di una quantità inferiore di corrente elettrica per essere stimolate e per provocare un movimento muscolare.
Questa tecnica, quindi, non è dolorosa perché le fibre sensibili non vengono stimolate e dal momento che l’ago non viene a contatto con il nervo anche il rischio di lesioni nervose è molto basso. La stimolazione delle fibre motorie attraverso una bassa intensità di corrente elettrica trasmessa attraverso un ago conduttore collegato a un neuro stimolatore porterà quindi ad un movimento muscolare nella zona innervata dal nervo stimolato. Pertanto, l’anestesista non ha bisogno della collaborazione del paziente, perché in grado di visualizzare ciò che sta facendo. La risposta è oggettiva e non soggettiva come la risposta espressa dal paziente.
Per eseguire questo tipo di blocco attraverso la stimolazione elettrica l’anestesista deve conoscere perfettamente dove si trovano i nervi e il loro corso, il loro territorio motorio e sensibile (cutaneo, muscolare e osseo) e deve essere in grado di riconoscere la scossa muscolare che permette di identificare il nervo stimolato.
La tecnica può essere impiegata anche su pazienti sedati o anestetizzati e consente un blocco selettivo che aumenta significativamente la precisione e la sicurezza. Il blocco periferico può risultare la tecnica preferita anche sulla base dell’età del paziente e/o delle sue condizioni preoperatorie (paziente anziano, a stomaco pieno, affetto da patologie cardiache o polmonari, ecc.).
L’elettroneurostimolatore è un apparecchio che emette impulsi elettrici a corrente costante attraverso la punta di un ago metallico a pareti isolate. L’impulso di corrente è caratterizzato da un’onda quadra di durata variabile (300 μs–50 μs), di ampiezza modulabile (0,1–6 mA) ed a frequenza selezionabile (1-4 Hz). Grazie a queste caratteristiche si possono stimolare selettivamente le strutture nervose (e non quelle muscolari) nell’immediata vicinanza della punta dell’ago (1–1,5 mm utilizzando impulsi di 0,5-1 mA di intensità con frequenza di 2 Hz).

L’ impiego dell’elettroneurostimolatore nell’anestesia plessica permette un progressivo avvicinamento alla struttura nervosa al fine di iniettare la soluzione anestetica il più vicino possibile senza indurre traumatismo.
Si evita così il contatto diretto ago-nervo caratteristico delle tecniche che prevedono l’evocazione della parestesia per la localizzazione del nervo. Gli aghi stimolatori permettono una efficace e precisa localizzazione della fibra nervosa perché, essendo isolati, la corrente viene concentrata sulla punta. L’esatta localizzazione del nervo avviene inoltre, grazie all’erogazione di una piccola quantità modulabile di corrente (0,1-5 mA) che, applicata all’ago esploratore, depolarizza specificatamente le fibre motorie (evitando le fibre sensitive) quando l’ago si trova in prossimità del nervo.
Lo stimolatore elettrico infine possiede polarità ben identificate poiché la stimolazione si ottiene con l’elettrodo di polarità negativa (catodo-nero) che è collegato all’ago, mentre quello positivo (anodo-rosso) è collegato al paziente. L’elettroneurostimolazione si basa quindi sulla possibilità di applicare in modo mirato ed in stretta vicinanza alla fibra nervosa, una serie di stimoli elettrici che, provocando una contrazione muscolare, consentono di identificare le strutture nervose stimolate. Perciò se un impulso elettrico passa attraverso l’ago utilizzato per l’esecuzione del blocco e se quest’ultimo si trova in prossimità del nervo, si realizzerà una depolarizzazione in grado di determinare una contrazione motoria (twitch) del distretto muscolare innervato dal nervo stimolato.
- Blocchi nervosi tramite iniezione singola di anestetico – Single shot
- L’uso di aghi isolati consente una precisione nettamente superiore in quanto concentra il campo elettrico sulla punta dell’ago. Tutti gli aghi metallici possono condurre corrente elettrica, ma solo gli aghi isolati sono in grado di concentrare il massimo campo elettrico sulla punta, unica parte scoperta.
- Aghi a tagliente corto riducono il rischio potenziale di lesione nervosa, aumentando le difficoltà di introduzione e la loro dolorosità.
È opportuno quindi ricercare sempre il miglior compromesso in funzione del tipo di paziente e di blocco da eseguire. È opportuno, inoltre, che la parte scoperta (conduttrice) dell’ago coincida con il foro di iniezione, per assicurare l’infusione di anestetico nel punto ottimale ricercato.
- Blocchi nervosi tramite somministrazione continua di anestetico – Continuous peripheral nerve block
Questa tecnica prevede l’introduzione di un catetere nello spazio perinervoso. Il catetere permette ripetute infusioni o infusioni continue di anestetici e/o analgesici: ciò favorisce un migliore e meno doloroso decorso post-operatorio e una più rapida riabilitazione. I blocchi nervosi periferici continui sono particolarmente indicati nella chirurgia degli arti.
Un blocco nervoso periferico continuo può consentire un’analgesia post-operatoria almeno equivalente a quella di un blocco centrale, riducendone significativamente i rischi. Il catetere può essere introdotto attraverso un ago isolato oppure attraverso un ago cannula dopo aver rimosso l’ago. Alcuni cateteri sono dotati di mandrino metallico amovibile, altri invece integrato, al fine di facilitarne l’avanzamento e verificarne il corretto posizionamento.
3. ECOGRAFIA AD ULTRASUONI
L’ecografia è una tecnica di diagnostica per Immagini basata sugli echi prodotti da un fascio di ultrasuoni che attraversa un organo o un tessuto. Gli ultrasuoni vengono inviati da una sonda in direzione degli organi e vengono riflessi in modo diverso in base alla loro forma e alla loro struttura. Grazie a queste diverse riflessioni su uno schermo video viene ricreata un’immagine con diverse tonalità di bianco e nero.

Le sonde emettono ultrasuoni con una frequenza da 1 a 20 milioni di Hertz (MHz).
- Più bassa è la frequenza e più profonda è la penetrazione degli ultrasuoni, più alta è la frequenza migliore è la risoluzione dell’immagine. Così i tessuti superficiali sono più facili da vedere (alta frequenza) rispetto a organi più profondi (bassa frequenza).
- Allineamento sonda-ago: needling
Esistono due diversi approcci per visualizzare e guidare l’ago attraverso i tessuti tramite ecografia: l’approccio IN PLANE, detto anche Long Axis, e l’approccio OUT OF PLANE, detto anche Short Axis.
- Nell’approccio IN PLANE l’ago viene visualizzato nel suo asse lungo, con sonda e ago in posizione parallela. In questo modo l’ago viene visualizzato in tutta la sua lunghezza fino alla punta, consentendo all’operatore di eseguire movimenti ben orientati e riducendo in tal modo il rischio di lesioni nervose.
Vantaggi:
- Buona visibilità dell’ago
- Osservazione dei movimenti dei tessuti che indica la posizione del tagliente
Svantaggi:
- L’anestesista deve adattare la sua tecnica di gestione dell’ago alla macchina al fine di mantenere sempre l’ago perfettamente parallelo alla sonda
- Gli aghi devono essere un pò più lunghi per ridurre l’angolo tra la superficie della cute e l’ago
- Nell’approccio OUT OF PLANE l’ago viene visualizzato lungo il suo asse corto. L’ago viene visualizzato in sezione trasversale come un punto iperecogeno difficile da apprezzare; un’idea del movimento che gli viene impresso si può intuire dal lieve spostamento dei tessuti limitrofi.
Vantaggi:
- L’anestesista lavora normalmente (senza necessità di adeguare la gestione tecnica dell’ago alla macchina); il tagliente è localizzato da idrolocalizzazione o da piccoli fremiti
- Gli aghi sono più corti
Svantaggi:
- Importante rischio di non riconoscere la giusta posizione del tagliente (rischio di iniezione intravascolare, di iniezione intraneurale)
Idrolocalizzazione
Durante l’inserimento dell’ago o del catetere, per localizzarne più facilmente la punta, il medico può inserire una piccola quantità di anestetico che verrà visualizzato sullo schermo come un ponfo nero in prossimità della punta. Tale tecnica, detta idrolocalizzazione, permette di controllare la progressione dell’ago sia in un approccio «in plane» sia in un approccio «out of plane». È una tecnica semplice che può essere imparata in fretta.
PRODOTTI CORRELATI
BIBLIOGRAFIA
- Capozzoli Giuseppe, Rigo Vittorio, Bartoloni Alberto, Castellano Giuseppe – Le anestesie plessiche degli arti con elettroneurostimolatore – 2003/01/01
- Tognu’ Andrea – Blocchi nervosi ecoguidati – Sonoanatomia di base e avanzata – 2018 3. Cozowicz C, Poeran J, Zubizarreta N, et al – Trends in the Use of Regional Anesthesia: Neuraxial and Peripheral Nerve Blocks – Regional Anesthesia & Pain Medicine 2016;41:43-49 4. Liu, Spencer S.; Strodtbeck, Wyndam M.; Richman, Jeffrey M.; Wu, Christopher L – A Comparison of Regional Versus General Anesthesia for Ambulatory Anesthesia: A Meta-Analysis of Randomized Controlled Trials – Anesthesia & Analgesia: December 2005 – Volume 101 – Issue 6 – p 1634-1642 doi: 10.1213/01.ANE.0000180829.70036.4F)
- X. Capdevila and Chr. Dadure – Perioperative management for one day hospital admission : regional anesthesia is better than general anesthesia – Acta Anaesth. Belg., Suppl., 2004, 55, 00-00
- Andrea Ferri, Andrea Varazzani, Adriana Valente, Giuseppe Pedrazzi, Bernardo Bianchi, Silvano Ferrari, Enrico Sesenna – Perioperative pain management after fibular free flap harvesting for head and neck reconstruction using mini catheters to inject local anesthetic: A pilot study – Microsurgery; 24.06.2017